I. Wprowadzenie
A. Czym jest padaczka?
Padaczka, znana również jako epilepsja, jest przewlekłą chorobą neurologiczną charakteryzującą się nawracającymi napadami drgawkowymi. U osób cierpiących na padaczkę występują nieprawidłowe wyładowania elektryczne w mózgu, prowadzące do napadów.
B. Znaczenie wczesnej diagnozy i leczenia
Wczesna diagnoza padaczki jest niezmiernie istotna, ponieważ umożliwia szybsze wdrożenie odpowiedniego leczenia, co skutecznie kontroluje napady i minimalizuje ryzyko powikłań. Leczenie padaczki może obejmować farmakoterapię, dietę i w niektórych przypadkach, chirurgiczne interwencje.
C. Statystyki i rozpowszechnienie padaczki
Padaczka jest jednym z najczęstszych zaburzeń neurologicznych, dotykającym ludzi w każdym wieku. Według Światowej Organizacji Zdrowia (WHO), około 50 milionów ludzi na świecie cierpi na padaczkę. Chociaż padaczka może wystąpić u każdego, niezależnie od płci czy wieku, to najczęściej rozpoczyna się w dzieciństwie bądź w okresie dojrzewania.
II. Przyczyny padaczki
A. Czynniki genetyczne
Czynniki genetyczne odgrywają istotną rolę w występowaniu padaczki. Osoby mające rodzica lub rodzeństwo z padaczką mają większe ryzyko jej rozwoju. W niektórych przypadkach diagnoza padaczki może być związana z konkretnymi mutacjami genetycznymi.
B. Uszkodzenia mózgu i urazy
Uszkodzenia mózgu spowodowane np. urazami głowy, udarem mózgu, guzami mózgu czy krwotokami mogą zwiększyć ryzyko wystąpienia padaczki. Istnieje związek między uszkodzeniami mózgu a zaburzeniami elektrycznej aktywności mózgu, które prowadzą do napadów padaczkowych.
C. Choroby neurologiczne i zakażenia
Wystąpienie padaczki może być również związane z innymi chorobami neurologicznymi, takimi jak
- stwardnienie rozsiane,
- choroba Alzheimera
- czy zapalenie mózgu.
Zakażenia, szczególnie te związane z zapaleniem mózgu, mogą również wywoływać padaczkę poprzez uszkodzenie struktur mózgu.

D. Czynniki środowiskowe
- Niektóre czynniki środowiskowe, takie jak ekspozycja na toksyny czy substancje chemiczne mogą przyczynić się do rozwoju padaczki u osób podatnych genetycznie.
- Ponadto, stres, niewłaściwa dieta czy nadmiar alkoholu mogą również zwiększać ryzyko wystąpienia napadów drgawkowych u osób ze skłonnością do padaczki.
III. Objawy padaczki
A. Napady padaczkowe – klasyfikacja
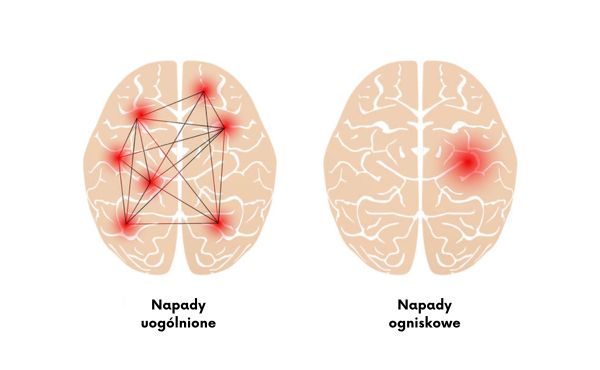
Napady padaczkowe można podzielić na dwie główne kategorie: napady ogniskowe (częściowe) i napady uogólnione.
- Napady ogniskowe zwykle mają swoje początki w jednym konkretnym obszarze mózgu i mogą prowadzić do zmian w zachowaniu lub doświadczeniach sensorycznych.
- Napady uogólnione obejmują cały mózg i prowadzą do globalnych zmian w zachowaniu i świadomości.
B. Objawy ogniskowe i uogólnione
Objawy napadów padaczkowych mogą być różnorodne, zależnie od obszaru mózgu, w którym rozpoczynają się napady.
- Objawy ogniskowe mogą obejmować mrowienie, drętwienie, zaburzenia wzroku, senność czy utratę kontaktu z rzeczywistością.
- Natomiast napady uogólnione mogą objawiać się drgawkami, zmianami świadomości, nagłymi krzykami czy utratą napięcia mięśni.
C. Napady nietypowe i ich rozpoznawanie
Napady padaczkowe mogą manifestować się również w nietypowych formach, co utrudnia ich rozpoznanie. Mogą to być:
- napady atoniczne (utrata napięcia mięśni),
- napady miokloniczne (gwałtowne, krótkotrwałe skurcze mięśni),
- napady toniczno-kloniczne (tzw. „klasyczne” drgawki)
- czy napady częściowe uogólnione.
Rozpoznanie tych nietypowych objawów padaczki wymaga specjalistycznej oceny lekarza neurologa oraz badań dodatkowych, takich jak EEG (elektroencefalografia) czy badania obrazowe mózgu.
IV. Diagnostyka padaczki
A. Badanie neurologiczne
Podstawowym elementem diagnostyki padaczki jest szczegółowe badanie neurologiczne, które obejmuje ocenę funkcji mózgu, koordynacji, refleksów, oczy, mowy, siły mięśniowej i innych aspektów funkcjonowania układu nerwowego. Lekarz może również ocenić historię choroby i zachowań pacjenta, co może dostarczyć istotnych informacji dotyczących padaczki.

B. Elektroencefalografia (EEG)
EEG to nieinwazyjne badanie, które mierzy aktywność elektryczną mózgu poprzez umieszczenie elektrod na skalpie. Badanie to może pomóc w identyfikacji wzorców aktywności elektrycznej charakterystycznych dla padaczki oraz pomaga w określeniu lokalizacji i charakteru napadów.
Może być przeprowadzane w warunkach spoczynku oraz podczas próby wywołania napadów poprzez bodziec światłowy, dźwiękowy lub hipowentylacyjny.
C. Rezonans magnetyczny i inne metody obrazowania
Obrazowanie mózgu, takie jak rezonans magnetyczny (MRI), może pomóc w identyfikacji ewentualnych przyczyn padaczki, takich jak guzy mózgu, wady rozwojowe, urazy czy zmiany strukturalne. Inne metody obrazowania, takie jak tomografia komputerowa (TK) lub pozytonowa tomografia emisyjna (PET), mogą również być wykorzystywane w diagnostyce padaczki w celu oceny struktury i funkcji mózgu.
D. Diagnostyka różnicowa
Diagnostyka różnicowa polega na różnicowaniu objawów i wyników badań w celu wykluczenia innych schorzeń, które mogą wywoływać podobne objawy do tych obserwowanych w padaczce. Należą do nich między innymi napady nietypowe, migrena, udary, zaburzenia metaboliczne czy stany psychotyczne. Badanie neurologiczne, EEG, obrazowanie mózgu oraz szczegółowa analiza historii choroby pomagają w diagnozie różnicowej.
V. Rodzaje padaczki
A. Padaczka idiopatyczna
Padaczka idiopatyczna jest rodzajem padaczki, który nie jest spowodowany konkretną przyczyną. Jest to najczęstsza forma padaczki i zazwyczaj występuje u dzieci i młodzieży.
Napady padaczkowe w przypadku padaczki idiopatycznej mogą mieć różne postaci, takie jak napady wielkościowe, częściowe czy nieświadome automatyzmy.
Pacjenci z padaczką idiopatyczną mają zazwyczaj dobre rokowania, a odpowiednie leczenie może skutecznie kontrolować napady.
B. Padaczka objawowa
Padaczka objawowa to forma padaczki, która jest spowodowana określoną przyczyną, taką jak urazy mózgu, choroby neurologiczne, guzy mózgu czy wady wrodzone. Napady padaczkowe w przypadku padaczki objawowej mogą być związane z uszkodzeniem mózgu lub innymi zmianami patologicznymi.
Leczenie padaczki objawowej często jest skomplikowane i wymaga identyfikacji oraz leczenia podstawowej przyczyny.
C. Padaczka kryptogenna
Padaczka kryptogenna jest rodzajem padaczki, w której nie jest możliwe jednoznaczne zidentyfikowanie przyczyny napadów. Pacjenci z padaczką kryptogenną mogą mieć pewne czynniki ryzyka, które sugerują obecność jakiejś ukrytej przyczyny, ale nie jest ona zdefiniowana. Diagnoza padaczki kryptogennej może być wyzwaniem, ponieważ wymaga dokładnej analizy objawów, obrazowania mózgu i innych badań diagnostycznych.

D. Zespół Lennoxa-Gastauta i inne rzadkie formy
Zespół Lennoxa-Gastauta jest rzadkim, ale ciężkim rodzajem padaczki, zazwyczaj rozwijającym się u dzieci. Charakteryzuje się obecnością charakterystycznych typów napadów, trudnościami w nauce, opóźnionym rozwojem psychoruchowym i często trudnościami w kontroli padaczki. Oprócz zespołu Lennoxa-Gastauta istnieje wiele innych rzadkich form padaczki, które mogą być trudne do diagnozowania i leczenia ze względu na ich specyficzne cechy i objawy.
VI. Czynniki ryzyka i wyzwalacze napadów
A. Stres i brak snu
Stres oraz brak odpowiedniej ilości snu mogą stanowić istotne czynniki ryzyka wywołujące napady padaczkowe. Zarówno nagłe, intensywne stresory, jak i długotrwałe napięcie emocjonalne mogą przyczynić się do wystąpienia napadów padaczkowych. Podobnie brak odpowiedniego snu i nieregularne nawyki snu mogą zwiększyć podatność na napady.
B. Alkohol i substancje psychoaktywne
Spożycie alkoholu oraz innych substancji psychoaktywnych może zwiększać ryzyko wystąpienia napadów padaczkowych. Zarówno nadmierna ilość alkoholu, jak i niektóre substancje narkotyczne mogą negatywnie wpływać na funkcjonowanie mózgu i wywoływać napady u osób padaczkowych.
C. Światło migoczące i bodźce sensoryczne
Dla niektórych osób z padaczką bodźce świetlne migoczące mogą wywołać tzw. napady fotogenne. Zarówno migotanie światła jak i różnego rodzaju bodźce sensoryczne, takie jak dźwięki czy zapachy, mogą wywoływać napady u niektórych osób z padaczką.
D. Infekcje i gorączka
Infekcje oraz gorączka mogą stanowić czynniki ryzyka wywołujące napady padaczkowe u niektórych osób. Wzrost temperatury ciała związany z infekcjami czy gorączką może być wyzwalaczem napadów, zwłaszcza u dzieci.
VII. Leczenie padaczki
A. Farmakoterapia – leki przeciwpadaczkowe
Leki przeciwpadaczkowe są częstym sposobem leczenia padaczki. Są to leki farmakologiczne, które mają na celu kontrolowanie napadów poprzez regulację aktywności elektrycznej mózgu. Istnieje wiele różnych leków przeciwpadaczkowych, a wybór konkretnego leku zależy od rodzaju i częstotliwości napadów, jak również od indywidualnej reakcji pacjenta na leczenie.
B. Chirurgiczne metody leczenia
W niektórych przypadkach, szczególnie gdy napady padaczkowe są trudne do kontrolowania za pomocą leków, chirurgiczne metody leczenia mogą być rozważane. Chirurdzy mogą wykonywać operacje mające na celu usunięcie obszaru mózgu, który jest źródłem napadów padaczkowych lub też wszczepiać urządzenia mające na celu kontrolowanie aktywności mózgu.
C. Stymulacja nerwu błędnego
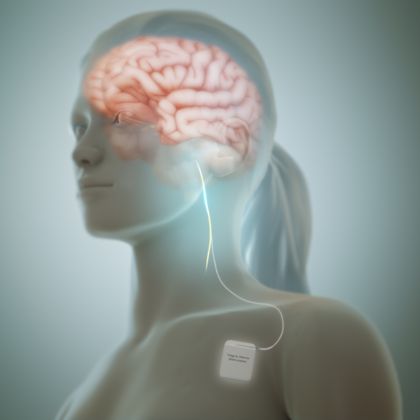
Stymulacja nerwu błędnego to inwazyjna metoda leczenia padaczki, polegająca na implantacji małego urządzenia, które stymuluje nerw błędny w celu zmniejszenia aktywności wywołującej napady. Ta technika jest stosowana głównie u osób, które nie uzyskały skutecznej kontroli napadów za pomocą leków.
D. Dieta ketogenna
Dieta ketogenna jest specjalnym planem żywieniowym, który jest stosowany jako alternatywne leczenie padaczki. Dieta ta jest bardzo bogata w tłuszcze i uboga w węglowodany, co prowadzi do stanu ketozy – procesu, w którym organizm spala tłuszcze jako główne źródło energii. Istnieją dowody na to, że dieta ketogenna może pomóc w redukcji częstotliwości napadów u niektórych osób z padaczką, szczególnie u dzieci.
VIII. Padaczka u dzieci i dorosłych
A. Padaczka dziecięca – charakterystyka i leczenie
Padaczka dziecięca to rodzaj padaczki, który rozpoczyna się w dzieciństwie. Charakteryzuje się różnymi typami napadów, takimi jak napady zwykłe, napady nieświadomości, czy napady atoniczne. Leczenie tego rodzaju padaczki zwykle obejmuje zarówno farmakoterapię, jak i podejścia niefarmakologiczne, takie jak dietoterapia lub terapia stymulacją nerwu błędnego.
B. Padaczka u dorosłych – wyzwania i strategie leczenia
Padaczka u dorosłych może być związana z różnymi wyzwaniami zarówno w zakresie diagnozy, jak i leczenia. W przypadku osób dorosłych, często występują dodatkowe czynniki, takie jak stres, depresja lub problemy związane z zarządzaniem leczeniem. Strategie leczenia padaczki u dorosłych mogą uwzględniać zarówno farmakoterapię, jak i psychoterapię wspomagającą zarządzanie stresem i emocjami.
C. Padaczka u osób starszych
Padaczka u osób starszych może stanowić szczególne wyzwanie ze względu na współistniejące choroby oraz ryzyko interakcji leków. Z uwagi na to, że padaczka może być często utożsamiana z innymi problemami zdrowotnymi, diagnoza i leczenie padaczki u osób starszych może wymagać bardziej kompleksowego podejścia, uwzględniającego specyficzne potrzeby i ewentualne ograniczenia zdrowotne tej grupy wiekowej.
IX. Życie z padaczką
A. Jak radzić sobie z diagnozą?
Radzenie sobie z diagnozą padaczki może być emocjonalnie trudne. Ważne jest, aby zrozumieć swoją chorobę i edukować się na jej temat. Warto również regularnie kontaktować się z lekarzem specjalistą, przestrzegać zaleceń lekarskich oraz współpracować z całym zespołem medycznym.
B. Bezpieczeństwo i pierwsza pomoc przy napadach
Podczas napadu padaczkowego ważne jest zapewnienie bezpieczeństwa pacjentowi, aby uniknąć możliwych urazów. Osoby towarzyszące podczas napadu powinny usunąć potencjalne przedmioty, które mogą stanowić zagrożenie oraz unikać wkładania czegoś do ust osoby padającej. Po ustaniu napadu, warto umieć udzielić odpowiedniej pierwszej pomocy, sprawdzając stan pacjenta i zapewniając mu komfort.
C. Wsparcie psychologiczne i społeczne
Osoby z padaczką często potrzebują wsparcia psychologicznego i społecznego. Może to obejmować terapię indywidualną lub grupową, wsparcie rodzinne i przyjacielskie, a także możliwość korzystania z grup wsparcia dla osób z padaczką. Ważne jest, aby otoczenie pacjenta było świadome jego choroby i potrafiło odpowiednio reagować w sytuacjach kryzysowych.
D. Praca i aktywność zawodowa
Zarządzanie padaczką w kontekście pracy i aktywności zawodowej może być wyzwaniem. Ważne jest, aby pracodawca miał świadomość stanu zdrowia pracownika i ewentualnych ograniczeń z nim związanych. Pacjenci z padaczką mogą potrzebować elastycznych godzin pracy, regularnych przerw oraz wsparcia w sytuacjach nagłych (np. podczas napadu). Dobrze jest również planować aktywność zawodową zgodnie z zaleceniami lekarza specjalisty, aby uniknąć niepotrzebnego stresu i przeciążenia.
X. Podsumowanie
A. Kluczowe wnioski
- Padaczka jest chorobą neurologiczną, która może mieć znaczący wpływ na życie pacjenta.
- Ważne jest regularne monitorowanie stanu zdrowia przez specjalistę oraz przestrzeganie zaleceń lekarskich w celu kontrolowania napadów.
- Edukacja na temat padaczki, zarówno dla pacjenta jak i jego bliskich, jest kluczowa w radzeniu sobie z chorobą.
- Wsparcie psychologiczne, społeczne i zawodowe może znacząco poprawić jakość życia osób z padaczką.
B. Nadzieje na przyszłość i rozwój terapii
- Dzięki postępom w medycynie, rozwijane są coraz skuteczniejsze metody leczenia padaczki, które pozwalają pacjentom na kontrolę napadów.
- Badania naukowe i innowacyjne terapie prowadzą do nadziei na poprawę jakości życia osób z padaczką oraz zmniejszenie negatywnych skutków choroby.
- Coraz większe zrozumienie mechanizmów padaczki i skuteczności terapii otwiera drogę do optymistycznych prognoz dla przyszłości leczenia tej choroby neurologicznej.
XI. Najczęściej zadawane pytania (FAQ)
A. Czy padaczka jest uleczalna?
Niestety, w większości przypadków padaczka nie jest uleczalna, ale może być kontrolowana za pomocą leków oraz innych terapii. U niektórych pacjentów, odpowiednie leczenie może doprowadzić do remisji choroby.
B. Jakie są pierwsze objawy padaczki?
Pierwsze objawy padaczki mogą różnić się u różnych osób, ale najczęstsze z nich to nagłe ataki padaczkowe, które mogą manifestować się w postaci drgawek, utraty przytomności, niekontrolowanego naprzemiennego ruchu kończyn lub innych nietypowych zachowań.
C. Czy można prowadzić samochód z padaczką?
Osoba z padaczką może prowadzić samochód pod warunkiem, że napady są kontrolowane leczeniem i nie występują napady w czasie prowadzenia pojazdu. W niektórych krajach obowiązują specjalne przepisy dotyczące prowadzenia pojazdów przez osoby z padaczką.
D. Jakie są skutki uboczne leków przeciwpadaczkowych?
Skutki uboczne leków przeciwpadaczkowych różnią się w zależności od rodzaju stosowanego leku. Mogą wystąpić np. zmęczenie, ogólna niestrawność, problemy z pamięcią i koncentracją, zaburzenia równowagi oraz niepożądane interakcje z innymi lekami.
E. Czy padaczka wpływa na długość życia?
W większości przypadków padaczka nie skraca znacząco długości życia, jednak niekontrolowane napady mogą być niebezpieczne i prowadzić do urazów. Ważne jest regularne kontrolowanie stanu zdrowia i stosowanie zaleceń lekarskich, aby zapobiegać poważnym konsekwencjom choroby.
Zioła w w leczeniu chorób: Padaczka
Zioła i suplementy ziołowe nie są zalecane jako główne źródło leczenia padaczki. Jednakże istnieje kilka ziół, które są badane pod kątem potencjalnego wsparcia w leczeniu padaczki. Należy pamiętać, że przed rozpoczęciem stosowania jakichkolwiek ziół lub suplementów zawsze należy skonsultować się z lekarzem, ponieważ mogą one mieć interakcje z innymi lekami lub nie być odpowiednie dla osób z konkretnej padaczką.
Kilka ziół, które są badane pod kątem potencjalnego wpływu na padaczkę to:
- Konopie Indyjskie (CBD): Związek ten zyskał popularność ze względu na swoje potencjalne właściwości przeciwdrgawkowe i przeciwbólowe. CBD jest aktywnym związkiem występującym w konopiach, który obecnie jest badany pod kątem jego wpływu na napady padaczkowe.
- Kwiat Lawendy: Badania sugerują, że olejek lawendowy może mieć działanie uspokajające i relaksujące, co może być pomocne w zarządzaniu stresem i lękiem, które mogą być współistniejącymi problemami u osób z padaczką.
- Mięta pieprzowa: Ma potencjalne właściwości przeciwdrgawkowe, choć badania nad jej skutecznością w leczeniu padaczki są wciąż ograniczone.

Ponownie, zanim zdecydujesz się na jakiekolwiek zastosowanie ziołowe, konieczne jest skonsultowanie się z lekarzem lub farmaceutą, aby upewnić się, że nie będzie to negatywnie oddziaływać z obecnymi lekami czy też stanem zdrowia.
