I. Wprowadzenie
A. Czym jest ostre niedokrwienie kończyn?
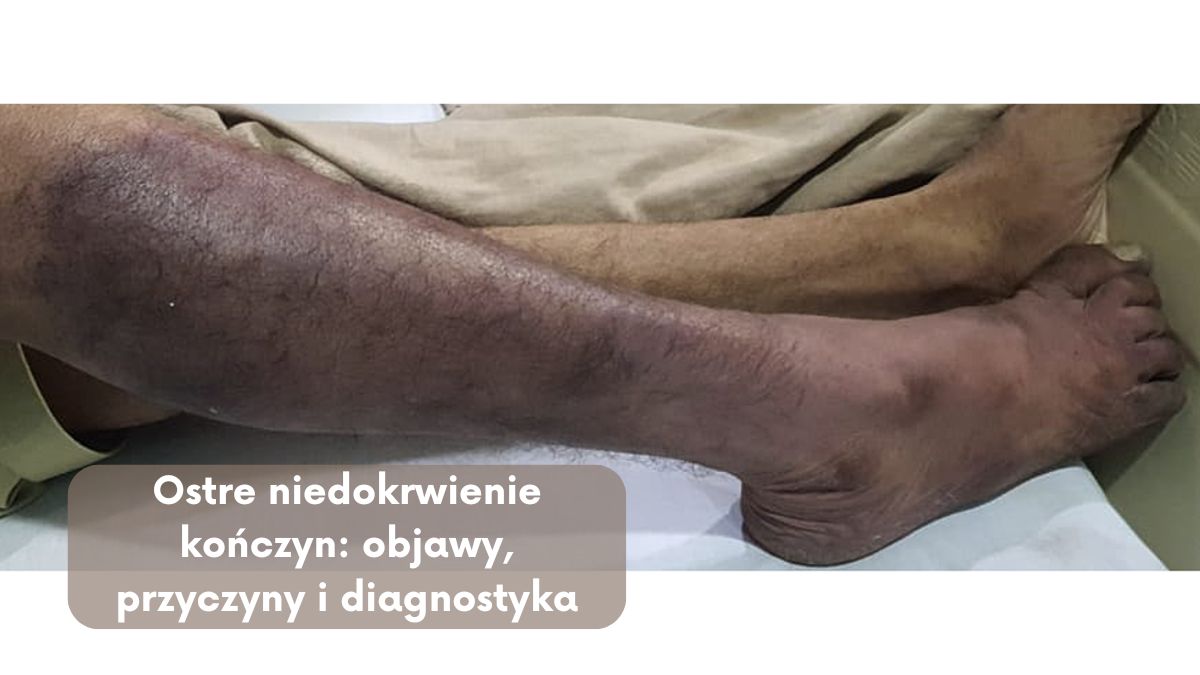
Ostre niedokrwienie kończyn jest stanem, w którym niedotlenienie tkanek kończyn dolnych wynika z nagłego zaburzenia przepływu krwi. Najczęstszą przyczyną tego stanu jest zakrzepica tętnic kończyn, jednak może także wynikać z zatorowości tętniczej, tętniaka lub uszkodzenia tętnicy.
B. Znaczenie szybkiej diagnozy i leczenia
Szybka diagnoza i interwencja są kluczowe w przypadku ostrego niedokrwienia kończyn, ponieważ opóźnienie w leczeniu może prowadzić do poważnych powikłań, takich jak martwica tkanek (gangrena) i konieczność amputacji. Dlatego ważne jest, aby pacjenci z objawami ostrego niedokrwienia kończyn natychmiast zgłaszali się do lekarza.
C. Epidemiologia i grupy ryzyka
Ostre niedokrwienie kończyn z reguły dotyka osób starszych, szczególnie tych z chorobami serca, miażdżycą tętnic, cukrzycą, nadciśnieniem oraz palących. Osoby z nadwagą oraz osoby z wysokim poziomem cholesterolu są również narażone na ten stan. Raty wystąpienia ostrego niedokrwienia kończyn zwiększają się w miarę starzenia się populacji i rosnącej częstości występowania czynników ryzyka chorób sercowo-naczyniowych.
II. Anatomia i fizjologia ukrwienia kończyn
A. Budowa naczyń krwionośnych kończyn
Tętnice kończyn dolnych, takie jak tętnica udowa, pachwinowa i piszczelowa, odgrywają kluczową rolę w ukrwieniu kończyn. Te tętnice dzielą się na mniejsze naczynia, docierając aż do małych naczyń włosowatych, które zaopatrują tkanki w tlen i składniki odżywcze.
B. Mechanizmy regulujące przepływ krwi
Regulacja przepływu krwi w kończynach jest złożonym procesem, który obejmuje zarówno miejscowe regulacyjne mechanizmy naczyniowe, jak i ogólne naczynioruchowe mechanizmy regulacyjne. W odpowiedzi na zmiany w potrzebach metabolicznych tkanek,naczynia krwionośne kończyn mogą rozszerzać się lub kurczyć, regulując przepływ krwi.
C. Czynniki wpływające na drożność naczyń
Na drożność naczyń krwionośnych kończyn może wpływać wiele czynników, włączając w to miażdżycę, zakrzepicę, skurcze naczyń (np. w wyniku niedokrwienia), urazy naczyń, stany zapalne oraz substancje chemiczne. Te czynniki mogą ograniczać przepływ krwi, co prowadzi do niedokrwienia kończyn i stanów z nim związanych.
III. Przyczyny ostrego niedokrwienia kończyn
A. Zatory tętnicze
- Skrzepliny: Tworzenie skrzeplin wewnątrz naczyń krwionośnych prowadzi do zatorów, które mogą blokować przepływ krwi i powodować niedokrwienie tkanek.
- Zatory pochodzenia sercowego: W wyniku problemów sercowych, takich jak migotanie przedsionków czy zawał mięśnia sercowego, mogą powstać skrzepliny, które później mogą przemieścić się w stronę naczyń kończyn, powodując zator.
- Zatory tłuszczowe i powietrzne: Rzadziej występujące niż skrzepliny, zatory tłuszczowe lub powietrzne mogą również doprowadzić do ostrego niedokrwienia kończyn poprzez zablokowanie naczyń krwionośnych.
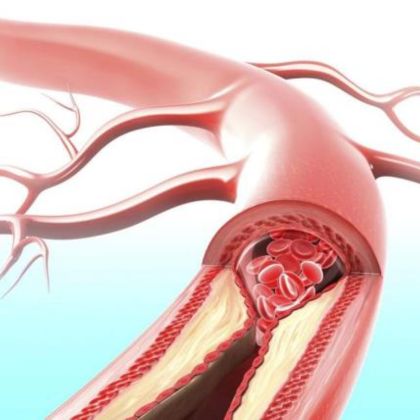
B. Zakrzepica tętnicza
- Miażdżyca jako główna przyczyna: Gromadzenie się blaszek miażdżycowych wewnątrz naczyń tętniczych prowadzi do zmniejszenia przepływu krwi i zwiększa ryzyko powstania skrzepów, co może prowadzić do niedokrwienia kończyn.
- Zakrzepica w wyniku urazu: Uszkodzenie naczyń tętniczych w wyniku urazu fizycznego może prowadzić do powstania skrzeplin i zakrzepicy, ograniczając przepływ krwi w kończynach.
- Choroby zapalne naczyń: Takie jak zapalenie żył i tętnic, mogą prowadzić do stanów zapalnych i tworzenia skrzeplin, co z kolei może spowodować ostre niedokrwienie kończyn.
C. Urazy mechaniczne i jatrogenne
- Złamania i urazy tętnic: Bezpośrednie uszkodzenia naczyń krwionośnych w wyniku urazów, w tym złamań i innych obrażeń, mogą prowadzić do niedokrwienia kończyn.
- Powikłania po zabiegach chirurgicznych: Możliwe są również powikłania po zabiegach chirurgicznych, które mogą prowadzić do uszkodzeń naczyń krwionośnych i prowadzić do niedokrwienia kończyn.
- Kompresja naczyń przez guzy lub obrzęki: Guzy, nowotwory lub obrzęki w okolicach naczyń krwionośnych mogą wywierać nacisk na naczynia, co prowadzi do zaburzenia przepływu krwi i niedokrwienia kończyn.
IV. Objawy i klasyfikacja ostrego niedokrwienia kończyn
A. Klasyczne „6P” niedokrwienia
- Pain (ból): Pacjenci z ostrym niedokrwiennym zapaleniem kończyn często odczuwają silny ból, który może być pulsujący lub uciążliwy, ze względu na ograniczony przepływ krwi do tkanek.
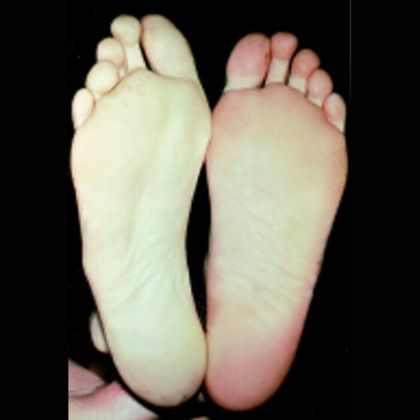
- Pallor (bladość): Ze względu na brak dopływu wystarczającej ilości utlenionej krwi do kończyny, skóra może stać się blada i szara.
- Pulselessness (brak tętna): W przypadku niedokrwienia tętniczego kończyn, w którym doszło do blokady naczynia tętniczego, jest możliwe, że nie będzie można wyczuć tętna na dotknięciu.
- Paresthesia (zaburzenia czucia): Pacjenci mogą odczuwać drętwienie, mrowienie lub inne zaburzenia czucia w kończynie, które wynikają z niedostatecznego dopływu krwi do nerwów.
- Paralysis (niedowład lub porażenie): Gdy niedokrwienie prowadzi do uszkodzenia nerwów lub mięśni, pacjenci mogą doświadczać utraty funkcji mięśniowej, co objawia się jako niedowład lub porażenie.
- Poikilothermia (ochłodzenie kończyny): Zmniejszony przepływ ciepła spowodowany ograniczonym krążeniem krwi może prowadzić do uczucia zimna i ochłodzenia dotkniętej kończyny.
B. Stopnie zaawansowania niedokrwienia
W zależności od stopnia niedokrwienia, można wyróżnić różne stopnie zaawansowania, którymi są np.:
- Stopień I: Odczuwalny ból w spoczynku, lecz bez zaburzenia funkcji ruchowej
- Stopień II: Ból nasilający się w spoczynku i wymagający środków przeciwbólowych
- Stopień III: Trwały ból, martwica tkanek, zagrożenie zakażeniem, obecność owrzodzeń
- Stopień IV: Zaawansowana martwica tkanek, konieczność amputacji

C. Ostre vs przewlekłe niedokrwienie kończyn
Ostre niedokrwienie kończyn
Niedokrwienie, które rozwija się szybko i nagłe, często wymaga natychmiastowej interwencji medycznej, aby przywrócić przepływ krwi i zapobiec poważnym uszkodzeniom tkanek.
Przewlekłe niedokrwienie kończyn
Postępujący stan niedokrwienia, który rozwija się stopniowo i może prowadzić do powikłań, takich jak wrzody, owrzodzenia lub martwica tkanek. Wymaga stałej opieki medycznej i długoterminowej terapii.
V. Diagnostyka ostrego niedokrwienia kończyn
A. Wywiad i badanie fizykalne
Podczas wywiadu istotne jest zbieranie informacji dotyczących wcześniejszych chorób serca, cukrzycy, wysokiego ciśnienia krwi, zmian w dotychczasowym stylu życia (np. palenie papierosów) oraz ewentualnych wcześniejszych przebytej chirurgii naczyniowej. Badanie fizykalne to ocena stanu neurologicznego, ocena tętna w kończynach, sprawdzenie obecności owrzodzeń czy gangreny oraz ocena temperatury i barwy skóry.
B. Badania laboratoryjne
W celu oceny ogólnego stanu zdrowia oraz wykluczenia innych przyczyn objawów konieczne mogą być badania laboratoryjne, takie jak morfologia krwi, ocena elektrolitów, treści lipidowej czy badania w kierunku zakrzepicy.
C. Diagnostyka obrazowa
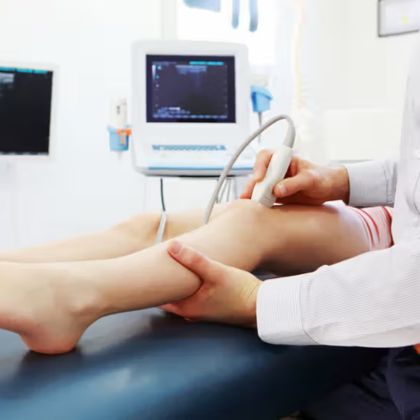
- USG Doppler: Jest to bezinwazyjna metoda obrazowania, która pozwala na ocenę przepływu krwi w naczyniach krwionośnych. Może być używana do oceny tętnic obwodowych w przypadku podejrzenia niedokrwienia kończyn.
- Angiografia TK: Metoda ta pozwala na uzyskanie szczegółowych obrazów naczyń krwionośnych przy użyciu promieni rentgenowskich i środka kontrastowego. Jest przydatna do oceny stopnia zwężenia naczyń i określenia lokalizacji zakrzepu.
- Angiografia MR: Pozwala na uzyskanie obrazów naczyń krwionośnych za pomocą pola magnetycznego i fal radiowych. Metoda ta daje szczegółowe obrazy tkanek i naczyń, mogące być pomocne w planowaniu leczenia.
- Arteriografia klasyczna: Jest to inwazyjna metoda, która polega na wprowadzeniu do naczynia cewnika z kontrastem i wykonaniu serii zdjęć rentgenowskich. Jest to dokładna metoda oceny anatomicznej naczyń krwionośnych i stanu przepływu krwi.
VI. Leczenie ostrego niedokrwienia kończyn
A. Leczenie zachowawcze
- Leki przeciwzakrzepowe: Leki przeciwzakrzepowe, takie jak heparyna lub doustne doustne antykoagulanty, mogą być stosowane w celu zapobiegania dalszemu tworzeniu się zakrzepów i poprawy przepływu krwi w naczyniach krwionośnych.
- Terapia trombolityczna: Polega na podaniu leków trombolitycznych, które rozpuszczają już istniejące zakrzepy, co pomaga przywrócić przepływ krwi. Jest to metoda używana w przypadkach zaawansowanego niedokrwienia, gdy istnieje ryzyko utraty kończyny.
- Postępowanie wspomagające: Obejmuje to kontrolę bólu, zapewnienie odpowiedniej pielęgnacji rany, unieruchomienie kończyny i zapobieganie infekcji.
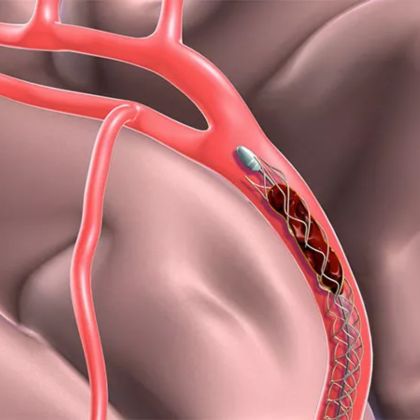
B. Leczenie inwazyjne
- Embolektomia i trombektomia: Polega na mechanicznym usunięciu zakrzepu z naczynia, co przywraca przepływ krwi. Może być wykonywane za pomocą cewników lub specjalnych narzędzi.
- Angioplastyka i stentowanie: Procedura polegająca na rozszerzeniu zwężonego naczynia za pomocą cewnika z balonem, a następnie umieszczeniu stentu w celu utrzymania drożności naczynia.
- Pomostowanie naczyniowe (bypass): Polega na stworzeniu alternatywnego przepływu krwi przez zastosowanie protezy naczyniowej w celu obejścia zwężonego lub zablokowanego naczynia.
C. Leczenie chirurgiczne w stanach zaawansowanych
Operacje rekonstrukcyjne
Mogą obejmować różne procedury, takie jak naprawa naczyń, wycięcie skazującego obszaru naczyniowego i inne działania naprawcze w celu przywrócenia przepływu krwi.
Amputacja – ostateczność w leczeniu
W sytuacjach, gdy niedokrwienie jest zaawansowane i niemożliwe do odwrócenia, konieczne może być przeprowadzenie amputacji, aby zapobiec dalszym powikłaniom, takim jak gangrena czy infekcje.
VII. Powikłania i rokowanie w Ostrej niewydolności kończyn
A. Martwica tkanek i zgorzel
Martwica tkanek i zgorzel są jednymi z najpoważniejszych powikłań niedokrwienia kończyn. Niedobór dopływu krwi prowadzi do zniszczenia tkanek i może prowadzić do martwicy tkanek, czyli śmierci komórek, oraz zgorzeli, która jest martwicą tkanek obejmującą skórę i tkanki miękkie wokół obszaru dotkniętego niedokrwieniem. Konieczne może być wtedy interwencja chirurgiczna, włączając w to amputację.
B. Zespół poreperfuzyjny
Zespół poreperfuzyjny to zespół objawów pojawiający się po przywróceniu przepływu krwi w niedokrwionych tkankach. Może obejmować ból, obrzęk, zaburzenia funkcji naczyniowych i neurologicznych. Skutkiem zespołu poreperfuzyjnego może być uszkodzenie tkanek i zwiększenie ryzyka powikłań.
C. Niewydolność narządowa w wyniku zespołu zmiażdżeniowego
W przypadkach ciężkiego niedokrwienia kończyn, szczególnie gdy dochodzi do zespołu zmiażdżeniowego, czyli groźnego stanu charakteryzującego się bardzo poważnym uszkodzeniem tkanek miękkich i naczyń krwionośnych, może dojść do niewydolności narządowej. Zespół zmiażdżeniowy wymaga pilnej interwencji medycznej, ponieważ może prowadzić do zmian stanu zapalnego, szoku i zaburzeń funkcji narządów wewnętrznych.
D. Ryzyko nawrotów niedokrwienia
Po przebytym ostrym niedokrwieniu kończyn istnieje ryzyko nawrotów, zwłaszcza u osób z czynnikami ryzyka, takimi jak miażdżyca, cukrzyca czy palenie papierosów. Kontrola czynników ryzyka, regularne monitorowanie stanu zdrowia oraz stosowanie zaleceń medycznych mogą pomóc w zmniejszeniu ryzyka nawrotu niedokrwienia kończyn i poprawie rokowania pacjenta.
VIII. Profilaktyka i zapobieganie ostremu niedokrwieniu kończyn
A. Kontrola czynników ryzyka
Ważnym krokiem w zapobieganiu ostremu niedokrwieniu kończyn jest kontrola czynników ryzyka, takich jak nadciśnienie, cukrzyca, hipercholesterolemia, otyłość czy palenie papierosów. Regularne monitorowanie tych czynników oraz ich skuteczne leczenie może pomóc w zmniejszeniu ryzyka wystąpienia niedokrwienia.
B. Farmakoterapia prewencyjna
W niektórych przypadkach, specjalista może zalecić farmakoterapię prewencyjną mającą na celu poprawę krążenia oraz zapobieganie powikłaniom związanym z niedokrwieniem. Przykłady leków mogą obejmować leki przeciwpłytkowe, leki obniżające poziom cholesterolu czy leki rozszerzające naczynia krwionośne.
C. Styl życia i zmiany behawioralne
Wprowadzenie zmian w stylu życia może mieć istotny wpływ na profilaktykę ostrego niedokrwienia kończyn. Zalecane jest regularne wykonywanie ćwiczeń fizycznych, prawidłowe odżywianie, unikanie palenia tytoniu oraz kontrola masy ciała. Zmiany te mogą pomóc w poprawie stanu zdrowia układu krążenia oraz zmniejszeniu ryzyka wystąpienia niedokrwienia.
D. Regularne badania i monitoring układu krążenia
Regularne badania mają kluczowe znaczenie w zapobieganiu ostremu niedokrwieniu kończyn. Badania diagnostyczne takie jak pomiar ciśnienia krwi, badania lipidowe, kontrola poziomu cukru we krwi czy badania obrazowe układu krążenia mogą pomóc w wczesnym wykryciu potencjalnych problemów oraz monitorowaniu stanu zdrowia serca i naczyń krwionośnych. Regularne badania pozwalają również na wczesne interwencje oraz dostosowanie terapii profilaktycznej.
IX. Podsumowanie
A. Kluczowe wnioski
- Ostre niedokrwienie kończyn stanowi poważne zagrożenie dla zdrowia i życia pacjentów, wymagające natychmiastowej interwencji medycznej.
- Kluczowym elementem w zapobieganiu oraz leczeniu niedokrwienia jest identyfikacja czynników ryzyka i szybka reakcja na pierwsze objawy choroby.
B. Znaczenie szybkiej interwencji
- Szybka interwencja w przypadku ostrego niedokrwienia kończyn ma kluczowe znaczenie dla poprawy rokowań i uniknięcia trwałych uszkodzeń tkanek.
- Każda opóźniona diagnoza oraz terapia może doprowadzić do pogorszenia stanu pacjenta, dlatego niezwykle istotne jest jak najszybsze zareagowanie na sygnały alarmowe.
C. Perspektywy leczenia i badań nad nowymi metodami terapii
- W dziedzinie leczenia ostrego niedokrwienia kończyn trwają intensywne badania nad nowymi metodami terapii, które mają na celu poprawę skuteczności leczenia oraz minimalizację powikłań.
- Prace nad terapiami regeneracyjnymi, terapiami genowymi czy wykorzystaniem zaawansowanych technologii medycznych dają nadzieję na dalszy postęp w leczeniu tej choroby.
- W miarę postępu badań i rozwoju nowych metod terapii, istnieje szansa na poprawę jakości opieki nad pacjentami cierpiącymi na ostre niedokrwienie kończyn.
X. Najczęściej zadawane pytania (FAQ)
A. Jakie są pierwsze objawy ostrego niedokrwienia kończyn?
Najczęstszymi objawami ostrego niedokrwienia kończyn są ból, zimne i bladawe kończyny, trudności w chodzeniu, osłabienie tętna czy drętwienie skóry. W przypadku zaawansowanych przypadków może wystąpić martwica tkanek oraz owrzodzenia.
B. Czy ostre niedokrwienie kończyn może ustąpić samoistnie?
Ostre niedokrwienie kończyn wymaga natychmiastowej interwencji medycznej. Bez odpowiedniego leczenia, zagrożone jest życie pacjenta oraz istnieje ryzyko trwałych uszkodzeń tkanek. Niezależnie od stopnia zaawansowania choroby, konieczna jest interwencja lekarska.
C. Jakie są najczęstsze metody leczenia?
Najczęstsze metody leczenia ostrego niedokrwienia kończyn to terapia lekowa, zabiegi chirurgiczne (takie jak angioplastyka czy trombektomia), terapie fizyczne oraz profilaktyka zmniejszająca ryzyko nawrotów.
D. Czy osoby z cukrzycą są bardziej narażone?
Osoby z cukrzycą są bardziej narażone na ostre niedokrwienie kończyn ze względu na uszkodzenie naczyń krwionośnych wynikające z długotrwałej hiperglikemii oraz charakterystyczne zmiany w strukturze naczyń.
E. Czy można zapobiec ostrym epizodom niedokrwienia?
W celu zapobiegania ostrym epizodom niedokrwienia konieczne jest kontrolowanie czynników ryzyka, takich jak nadciśnienie, hipercholesterolemia, palenie tytoniu czy cukrzyca. Regularne kontrole lekarskie, zdrowy tryb życia oraz dostosowana dieta mogą pomóc w zapobieganiu chorobom naczyniowym.
F. Jakie badania warto wykonać w przypadku podejrzenia choroby naczyń?
W przypadku podejrzenia choroby naczyń, warto wykonać badania takie jak doppler ultrasound, tomografia komputerowa czy angiografia, które pomogą lekarzowi w postawieniu diagnozy oraz planowaniu odpowiedniego leczenia.
G. Czy ostre niedokrwienie kończyn zawsze prowadzi do amputacji?
Nie zawsze ostre niedokrwienie kończyn prowadzi do amputacji. Szybka interwencja lekarska oraz odpowiednie leczenie mogą zapobiec konieczności amputacji. Istotne jest jednak szybkie rozpoznanie choroby i podjęcie działań w celu przywrócenia prawidłowego krążenia krwi.
H. Jakie są rokowania po leczeniu?
Rokowania po leczeniu ostrego niedokrwienia kończyn zależą od stopnia zaawansowania choroby, szybkości reakcji na jej objawy oraz skuteczności zastosowanej terapii. W przypadku skutecznej interwencji oraz rehabilitacji, pacjent może odzyskać funkcjonalność kończyny i uniknąć powikłań, jednakże prowadzenie zdrowego stylu życia oraz regularne kontrole stanu zdrowia są kluczowe dla poprawy rokowań.
Zioła w leczeniu chorób: Ostre niedokrwienie kończyn
Zioła pomocne w leczeniu ostrego niedokrwienia kończyn to m.in.:
- Ginkgo biloba – poprawia przepływ krwi i działa rozszerzająco na naczynia krwionośne
- Czosnek – ma właściwości przeciwzapalne i rozszerzające naczynia krwionośne
- Miłorząb japoński – zawiera związki wspomagające ukrwienie tkanek
- Kasztanowiec zwyczajny – może poprawić krążenie krwi i zmniejszyć obrzęk
- Ziele dziurawca – ma działanie przeciwzapalne i przeciwbólowe, może poprawić ukrwienie

Przed zastosowaniem jakichkolwiek ziół w celu leczenia ostrego niedokrwienia kończyn, zaleca się skonsultowanie się z lekarzem lub specjalistą.