I. Wprowadzenie do Hiponatremii
A. Definicja hiponatremii
Hiponatremia jest stanem, w którym poziom sodu we krwi jest niższy niż normalnie. Sód jest jednym z kluczowych elektrolitów w organizmie odpowiedzialnym za utrzymanie równowagi płynów. Hiponatremia może wynikać z różnych przyczyn, takich jak nadmierna utrata wody, nadmierna retencja wody, choroby nerek, niedoczynność tarczycy, nadużywanie diuretyków, niewłaściwa dieta lub choroby wątroby.
Objawy hiponatremii mogą obejmować zmęczenie, nudności, zawroty głowy, zaburzenia świadomości, a w przypadkach ciężkich nawet drgawki lub śpiączkę. Szybka interwencja i leczenie są kluczowe w przypadku hiponatremii, aby uniknąć poważniejszych komplikacji.
B. Dlaczego poziom sodu jest istotny dla zdrowia?
Sód jest kluczowym elektrolitem, który reguluje równowagę płynów w organizmie. Odpowiada za utrzymanie odpowiedniego ciśnienia osmotycznego w komórkach oraz kontroluje przewodnienie organizmu. Zmiany w poziomie sodu mogą powodować poważne konsekwencje dla funkcji mózgu, mięśni i innych narządów.
C. Prewalencja hiponatremii w populacji
Hiponatremia jest dość powszechna, szczególnie u osób starszych oraz pacjentów hospitalizowanych. Szacuje się, że występuje u około 15-30% hospitalizowanych pacjentów i 1-2% pacjentów ambulatoryjnych. Może być również częsta u osób starszych z powodu zmniejszonej zdolności nerek do utrzymywania równowagi soli.
II. Mechanizm Powstawania Hiponatremii
A. Równowaga sodowo-wodna w organizmie
Równowaga sodowo-wodna odgrywa kluczową rolę w regulacji ilości płynów w organizmie. Sód jest głównym elektrolitem występującym na zewnątrz komórek i odpowiada za utrzymanie odpowiedniego ciśnienia osmotycznego.
B. Jak dochodzi do zaburzeń równowagi sodu?
Zaburzenia równowagi sodu mogą być spowodowane przez różne czynniki, takie jak nadmierne spożycie wody, utrata płynów (np. przez wymioty, biegunkę), stosowanie niektórych leków (np. diuretyki) lub problemy z wydzielaniem hormonów regulujących poziom sodu (np. niedoczynność tarczycy). Te czynniki mogą prowadzić do zmniejszenia stężenia sodu we krwi i rozwoju hiponatremii.
III. Przyczyny Hiponatremii
A. Zmniejszona podaż sodu
- Niedobory żywieniowe: Brak spożycia odpowiedniej ilości sodu w diecie może prowadzić do niedoboru tego elektrolitu we krwi.
- Niewystarczająca suplementacja sodu: Osoby poddane intensywnemu wysiłkowi fizycznemu lub cierpiące na inne choroby mogą wymagać dodatkowej suplementacji sodem, a jego brak może prowadzić do hiponatremii.
B. Zwiększona utrata sodu
- Wymioty i biegunka: Intensywne wymioty lub biegunka mogą prowadzić do nadmiernych utrat sodu i innych elektrolitów.
- Nadmierna potliwość: Silne pocenie się, zwłaszcza przy wysokich temperaturach lub intensywnym wysiłku fizycznym, może prowadzić do utraty sodu.
- Choroby nerek: Zaburzenia nerek mogą przyczynić się do nadmiernej utraty sodu i prowadzić do hiponatremii.
C. Zaburzenia hormonalne
- Niewydolność nadnerczy: Zaburzenia pracy nadnerczy mogą wpłynąć na regulację stężenia sodu we krwi.
- Zespół nieprawidłowego wydzielania hormonu antydiuretycznego (SIADH): W przypadku tego zespołu dochodzi do nadmiernego wydzielania hormonu antydiuretycznego, co może prowadzić do zatrzymania wody i rozwoju hiponatremii.
D. Nadmierne nawodnienie
- Polidypsja psychogenna: Zaburzenie polegające na nadmiernej konsumpcji płynów może prowadzić do nadmiernej hydratacji organizmu i spadku stężenia sodu.
- Zbyt intensywne nawodnienie podczas wysiłku fizycznego: Spożycie dużej ilości wody bez równoczesnego uzupełnienia elektrolitów, w tym sodu, podczas intensywnego treningu fizycznego może prowadzić do hiponatremii.
IV. Typy Hiponatremii
A. Hiponatremia izotoniczna
W hiponatremii izotonicznej proporcje pozostałych elektrolitów są zachowane, więc objawy mogą być łagodniejsze niż w innych typach hiponatremii.
B. Hiponatremia hipotoniczna
- Hipowolemiczna hiponatremia
- Przyczyna: Spadek poziomu sodu oraz wody w organizmie.
- Objawy: Mogą wystąpić niedociśnienie, suchość skóry, osłabienie, zawroty głowy.
- Euwolemiczna hiponatremia
- Przyczyna: Zmniejszenie poziomu sodu wobec zachowanej objętości wody w organizmie.
- Objawy: Mogą być podobne do hipowolemicznej hiponatremii, ale bez typowych objawów odwodnienia.
- Hipervolemiczna hiponatremia
- Przyczyna: Wzrost objętości wody w organizmie, przy jednoczesnym obniżeniu zawartości sodu.
- Objawy: Charakteryzuje się nadmierną retencją płynów, obrzękami oraz wzrostem masy ciała.
C. Hiponatremia hipertoniczna
- Charakterystyka: W tej postaci hiponatremii stężenie innych substancji (np. glukozy) jest zwykle podwyższone, co wpływa na obniżenie stężenia sodu we krwi.
- Przyczyna: Zazwyczaj jest efektem hiperlipidemii lub hiperproteinemii.
- Objawy: Mogą obejmować dezorientację, letarg, drgawki, a w ciężkich przypadkach nawet śpiączkę.
V. Objawy Hiponatremii

A. Łagodne objawy
- Nudności i wymioty: Osoba może odczuwać nudności, a nawet być podatna na wymioty z powodu hiponatremii.
- Ból głowy: Ból głowy może być jednym z początkowych objawów hiponatremii.
B. Umiarkowane objawy
- Zmęczenie: Osoba może odczuwać ogólne zmęczenie, które może wpływać na codzienne funkcjonowanie.
- Dezorientacja i osłabienie koncentracji: Pacjent może mieć problemy z koncentracją, pamięcią oraz ogólną dezorientacją.
C. Poważne objawy
- Drgawki: Hiponatremia, szczególnie w ciężkich przypadkach, może prowadzić do drgawek, które są poważnym objawem wymagającym natychmiastowej interwencji.
- Śpiączka: W skrajnych przypadkach hiponatremia może prowadzić do utraty przytomności i sprowadzić osobę do stanu śpiączki.
- Obrzęk mózgu: Hiponatremia może powodować obrzęk mózgu, co jest zagrażającym życiu powikłaniem, manifestującym się przez zmienione zachowanie, ból głowy, nudności, wymioty, a w najgorszych przypadkach nawet drgawki i śpiączkę.
VI. Czynniki Ryzyka Hiponatremii
A. Osoby starsze
Osoby starsze są bardziej podatne na hiponatremię ze względu na zmniejszoną zdolność nerek do utrzymywania równowagi elektrolitowej oraz zmniejszoną zdolność odczuwania pragnienia, co może prowadzić do nadmiernego spożywania wody.
B. Sportowcy wytrzymałościowi
Długotrwała intensywna aktywność fizyczna, szczególnie w warunkach wysokiej temperatury, może prowadzić do nadmiernego spożycia wody i utraty sodu, co zwiększa ryzyko hiponatremii u sportowców wytrzymałościowych.
C. Pacjenci z przewlekłymi chorobami nerek
Szkodliwe działanie na funkcje nerek może prowadzić do zaburzeń w wydalaniu sodu i wody, powodując potencjalne zatrzymywanie wody i rozwój hiponatremii.
D. Osoby stosujące leki moczopędne
Leki moczopędne mogą zwiększać ilość wydalanej wody przez nerki, co w przypadku nadmiernego przyjmowania wody może prowadzić do rozwoju hiponatremii.
E. Pacjenci z chorobami wątroby
Choroby wątroby mogą prowadzić do zaburzeń w syntezie białek i produkcji hormonów, co może zakłócać równowagę płynów i elektrolitów w organizmie, predysponując do wystąpienia hiponatremii.
VII. Diagnoza Hiponatremii
A. Badanie poziomu sodu we krwi
Badanie poziomu sodu we krwi jest kluczowe dla diagnozowania hiponatremii. Niski poziom sodu (poniżej 135 mmol/L) jest głównym kryterium oceny hiponatremii. Pomiar poziomu sodu we krwi pozwala określić stopień i rodzaj hiponatremii.
B. Analiza objawów klinicznych
Analiza objawów klinicznych jest istotna dla diagnozowania hiponatremii, ponieważ objawy kliniczne mogą być niespecyficzne i różnić się w zależności od stopnia hiponatremii. Objawy takie jak osłabienie, zmęczenie, nudności, wymioty, biegunka, konfuzja, drgawki lub nawet śpiączka mogą wskazywać na problem z poziomem sodu we krwi.
C. Dodatkowe badania diagnostyczne
- Badanie osmolalności osocza: Pomiar osmolalności osocza jest ważnym krokiem w diagnozowaniu hiponatremii, ponieważ pomaga określić przyczynę niskiego poziomu sodu we krwi. Osmolalność osocza może pomóc lekarzowi zidentyfikować rodzaj hiponatremii i zaplanować odpowiednie leczenie.
- Testy funkcji nerek: Testy funkcji nerek, takie jak ocena stężenia kreatyniny i azotu mocznikowego we krwi, są wykonywane, aby ocenić funkcje nerek. Problemy z funkcjonowaniem nerek mogą przyczynić się do zaburzeń gospodarki wodno-elektrolitowej, w tym hiponatremii.
- Badanie hormonów (aldosteron, ADH): Badanie poziomów hormonów takich jak aldosteron i wazopresyna (ADH) może być niezbędne do zdiagnozowania przyczyny hiponatremii. Zaburzenia w działaniu tych hormonów mogą wpływać na równowagę wodno-elektrolitową organizmu, prowadząc do hiponatremii.
VIII. Leczenie Hiponatremii
A. Postępowanie w zależności od nasilenia hiponatremii
- Leczenie łagodnej hiponatremii: W przypadku łagodnej hiponatremii, poleca się ograniczenie spożycia wody oraz monitorowanie poziomu sodu we krwi. Często możliwe jest samoograniczenie nawodnienia w celu znormalizowania poziomu sodu.
- Leczenie umiarkowanej hiponatremii: W przypadku umiarkowanej hiponatremii, może być konieczna kontrola podaży płynów, stosowanie odpowiedniej diety z ograniczeniem spożycia wody oraz ewentualnie farmakoterapia.
- Leczenie ciężkiej hiponatremii: W przypadku ciężkiej hiponatremii, może być konieczne pilne i intensywne leczenie w szpitalu, zwykle przy użyciu inwazyjnych metod korygowania stężenia sodu we krwi.
B. Terapie farmakologiczne
- Diuretyki: Diuretyki, które zwiększają wydalanie wody z organizmu, mogą być stosowane w leczeniu hiponatremii poprzez usunięcie nadmiaru wody z organizmu.
- Leki zwiększające wydzielanie wody: Leki, które zwiększają wydzielanie wody z organizmu poprzez regulację działania hormonów, takich jak wazopresyna (ADH), mogą być również stosowane w leczeniu hiponatremii.
C. Leczenie przyczynowe
- Leczenie chorób nerek: Jeśli hiponatremia jest spowodowana chorobami nerek, konieczne jest leczenie tych schorzeń w celu poprawy funkcji nerek i równowagi elektrolitowej.
- Korekcja zaburzeń hormonalnych: W przypadku hiponatremii wynikającej z zaburzeń hormonalnych, konieczne może być leczenie farmakologiczne lub interwencja chirurgiczna w celu korekcji tych zaburzeń.
D. Monitorowanie pacjentów podczas leczenia
Podczas leczenia hiponatremii, istotne jest regularne monitorowanie poziomu sodu we krwi i reakcji pacjenta na stosowane terapie. Regularne badania krwi i obserwacja zmian klinicznych mogą być niezbędne do skutecznego leczenia hiponatremii i zapobiegania powikłaniom.
IX. Powikłania Hiponatremii
A. Neurologiczne skutki hiponatremii
- Obrzęk mózgu: Hiponatremia może prowadzić do obrzęku mózgu, co wynika z przemieszczenia wody z obszaru zewnątrzkomórkowego do wnętrza komórek mózgowych. Obrzęk mózgu może powodować objawy neurologiczne, takie jak bóle głowy, nudności, wymioty, zaburzenia świadomości oraz drgawki.
- Drgawki: Hiponatremia może być związana z występowaniem drgawek, zwłaszcza w przypadku ciężkiej i nagłej zmiany stężenia sodu we krwi. Drgawki mogą być powikłaniem związanym z neurologicznymi skutkami hiponatremii.
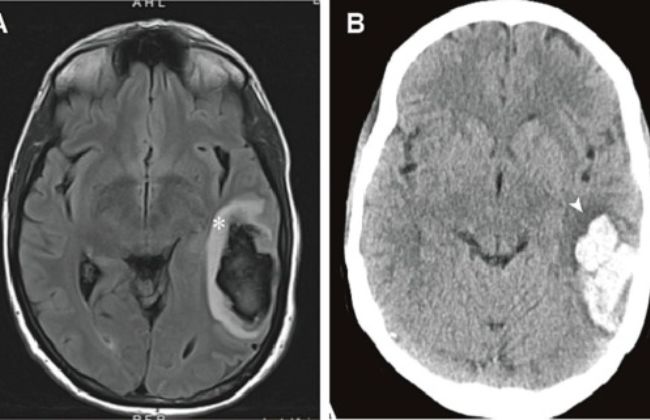
B. Zespół demielinizacyjny
Hiponatremia, zwłaszcza w przypadku szybkiej korekcji poziomu sodu, może zwiększać ryzyko zespołu demielinizacyjnego (obrabkowego zapalenia rdzenia), który charakteryzuje się uszkodzeniem osłonek mielinowych w mózgu. Ten zespół może prowadzić do objawów neurologicznych, takich jak trudności w chodzeniu, zaburzenia mowy czy paraliż.
C. Zwiększone ryzyko upadków i złamań u osób starszych
Hiponatremia u osób starszych może wiązać się z zwiększonym ryzykiem upadków i złamań. Zmiany neurologiczne spowodowane hiponatremią mogą prowadzić do zaburzeń równowagi i funkcji motorycznych, przez co osoby starsze są bardziej podatne na upadki i złamania kości.
W każdym przypadku hiponatremii istotne jest śledzenie objawów neurologicznych oraz monitorowanie poziomu sodu we krwi w celu zapobiegania powikłaniom i wdrożenia właściwego leczenia. W przypadku zaobserwowania powikłań, konieczne może być natychmiastowe interweniowanie medyczne w celu zminimalizowania ryzyka powikłań neurologicznych i innych związanych z hiponatremią.
X. Zapobieganie Hiponatremii
A. Odpowiednie nawadnianie podczas wysiłku
Zapobieganie hiponatremii podczas wysiłku fizycznego wymaga świadomości znaczenia odpowiedniej hydratacji. Osoby wykonujące intensywny wysiłek fizyczny, zwłaszcza w warunkach gorąca lub wysokiej wilgotności, powinny regularnie spożywać odpowiednie ilości płynów, w tym elektrolitów, w celu zrekompensowania utraty wody i soli mineralnych.
B. Edukacja w zakresie stosowania leków
Osoby przyjmujące leki, zwłaszcza moczopędne, powinny być edukowane na temat wpływu tych leków na równowagę elektrolitową. Pacjenci powinni być świadomi ryzyka hiponatremii związanego z nieprawidłowym stosowaniem lub dawkowaniem niektórych leków.
C. Profilaktyka wśród osób starszych i sportowców
W populacjach szczególnie narażonych na ryzyko hiponatremii, takich jak osoby starsze i sportowcy, istotne jest prowadzenie działań profilaktycznych. U osób starszych zaleca się regularne monitorowanie poziomu sodu, zwłaszcza w przypadku chorób przewlekłych i przyjmowania leków. Natomiast sportowcy powinni być świadomi ryzyka hiponatremii podczas intensywnego wysiłku fizycznego i być edukowani na temat prawidłowych praktyk nawadniania.
D. Regularne badania poziomu sodu u pacjentów z grup ryzyka
Osoby należące do grupy ryzyka, takie jak pacjenci z chorobami przewlekłymi, starsi pacjenci, czy osoby wykonujące intensywny wysiłek fizyczny, powinny regularnie poddawać się badaniom kontrolnym w celu monitorowania poziomu sodu we krwi. Pozwoli to na wczesne wykrycie hiponatremii i wdrożenie odpowiednich działań zapobiegawczych.
Podjęcie działań zapobiegawczych jest kluczowe w walce z hiponatremią i powinno być uwzględnione zarówno wśród populacji ogólnej, jak i osób należących do grup zwiększonego ryzyka. Edukacja, świadomość oraz odpowiednie monitorowanie mogą przyczynić się do zmniejszenia częstości występowania hiponatremii oraz minimalizacji ryzyka jej powikłań.
XI. Hiponatremia a inne schorzenia
A. Związek z niewydolnością serca

Hiponatremia często występuje u pacjentów z niewydolnością serca. Przyczyną tego zjawiska może być zatrzymywanie wody przez organizm z powodu osłabionej funkcji serca. Hiponatremia u osób z niewydolnością serca może prowadzić do nasilenia objawów, pogorszenia stanu pacjenta oraz wzrostu ryzyka powikłań.
B. Związek z chorobami tarczycy
Niedoczynność tarczycy (hipotyreoza) może sprzyjać występowaniu hiponatremii poprzez wpływ hormonów tarczycy na metabolizm i regulację gospodarki wodno-elektrolitowej. Hiponatremia może być jednym z objawów niedoczynności tarczycy i wymaga odpowiedniej diagnozy i leczenia. Z kolei nadczynność tarczycy (nadczynność tarczycy) może być powiązana z przewodnieniem, co również może wpływać na poziom sodu we krwi.
C. Hiponatremia a marskość wątroby
Hiponatremia jest często obserwowana u pacjentów z marskością wątroby. Uszkodzenie wątroby może wpłynąć na produkcję białek, które regulują równowagę elektrolitową i utrzymują odpowiedni poziom sodu we krwi. Dodatkowo zaburzenia wątroby mogą prowadzić do zatrzymywania płynów, co przyczynia się do rozwoju hiponatremii. W przypadku pacjentów z marskością wątroby konieczne jest regularne monitorowanie poziomu sodu i odpowiednie postępowanie w przypadku wystąpienia hiponatremii.
Hiponatremia może być powiązana z różnymi schorzeniami, które wpływają na równowagę elektrolitową organizmu. Zrozumienie tych związków oraz odpowiednie monitorowanie poziomu sodu we krwi w przypadku pacjentów z chorobami serca, tarczycy czy wątroby jest kluczowe dla skutecznego leczenia i zapobiegania powikłaniom związanym z hiponatremią.
XII. Hiponatremia w Stanach Nagłych
A. Postępowanie w nagłych przypadkach
- Ostra hiponatremia: Ostra hiponatremia, czyli szybkie i znaczne obniżenie stężenia sodu we krwi, może być stanem zagrożenia życia. W przypadku ostrych przypadków hiponatremii konieczne jest natychmiastowe interweniowanie, by zapobiec potencjalnym powikłaniom neurologicznym, takim jak obrzęk mózgu.
- Obrzęk mózgu związany z hiponatremią: Hiponatremia prowadząca do obrzęku mózgu stanowi poważne zagrożenie dla pacjenta, ponieważ wzrost objętości płynów wewnątrzczaszkowych może doprowadzić do uszkodzenia struktur mózgowych. W przypadku podejrzenia obrzęku mózgu związane z hiponatremią konieczne jest szybkie leczenie mające na celu szybkie zwiększenie poziomu sodu we krwi, aby zapobiec dalszym uszkodzeniom mózgu.
B. Wczesna interwencja i redukcja ryzyka powikłań
W przypadku stanów nagłych związanych z hiponatremią kluczowe jest szybkie rozpoznanie i interwencja. Monitorowanie regularnego poziomu sodu we krwi oraz wczesna identyfikacja objawów mogą zapobiec poważnym powikłaniom, takim jak obrzęk mózgu czy zaburzenia neurologiczne. Wczesna interwencja może obejmować m.in. stopniowe podawanie soli fizjologicznej, diuretyków lub farmakoterapię mającą na celu zwiększenie stężenia sodu we krwi.
W przypadku hiponatremii w stanach nagłych konieczne jest szybkie i skuteczne postępowanie w celu zapewnienia pacjentowi odpowiedniej opieki medycznej i minimalizacji ryzyka powikłań związanych z tą groźną dolegliwością.
XIII. Dieta i Hiponatremia
A. Produkty bogate w sód
Produkty bogate w sól, czyli sód, mogą wpłynąć na poziom sodu we krwi. Niektóre z nich to:
- Sól kuchenna
- Produkty wędzone
- Marynaty i konserwy
- Gotowe potrawy
- Chipsy i przekąski typu fast food
- Produkty morskie (ryby i owoce morza)
B. Dieta niskosodowa a ryzyko hiponatremii
Dieta niskosodowa, czyli z ograniczonym spożyciem soli kuchennej, może stanowić potencjalne ryzyko dla wystąpienia hiponatremii. Ograniczenie spożycia soli może wpłynąć na zmniejszenie stężenia sodu we krwi, co z kolei może prowadzić do hiponatremii. Dlatego należy zachować pewną równowagę w ilości spożywanej soli, aby uniknąć poważnych zaburzeń elektrolitowych.
C. Jak prawidłowo suplementować sód?
W przypadku konieczności suplementacji sodu zaleca się konsultację z lekarzem lub dietetykiem, by określić odpowiednią dawkę dla danego pacjenta. Istnieją różne formy suplementów sodu, takie jak tabletki do połykania lub proszki do rozpuszczania w wodzie. Ważne jest, aby suplementować sod niezależnie od diety, szczególnie w przypadku osób narażonych na ryzyko hiponatremii, takich jak osoby starsze, sportowcy czy pacjenci z niektórymi schorzeniami.
Wprowadzenie odpowiednich zmian w diecie i świadome spożywanie produktów bogatych w sód, jak i kontrola spożycia soli kuchennej mogą pomóc w utrzymaniu prawidłowego poziomu sodu we krwi oraz zapobiec ryzyku wystąpienia hiponatremii. W przypadku potrzeby suplementacji sodu, zawsze warto poradzić się specjalisty, aby dobrać odpowiednią dawkę i sposób suplementacji.
XIV. Podsumowanie
A. Znaczenie szybkiej diagnozy i leczenia
Hiponatremia, czyli obniżone stężenie sodu we krwi, może prowadzić do poważnych konsekwencji, takich jak zaburzenia neurologiczne, obrzęki mózgu, a nawet śmierć. Dlatego szybka diagnoza i natychmiastowe leczenie są kluczowe. Objawy hiponatremii mogą być nietypowe i łatwo je pomylić z innymi schorzeniami, dlatego ważne jest, aby lekarz przeprowadził dokładne badania, włączając w to pomiar stężenia sodu we krwi, aby ustalić diagnozę i zastosować odpowiednie leczenie.
B. Kluczowe kroki w zapobieganiu i minimalizacji ryzyka
Ważne kroki w zapobieganiu i minimalizacji ryzyka hiponatremii to:
- Monitorowanie stanu nawodnienia: Regularne spożywanie odpowiedniej ilości płynów jest kluczowe dla utrzymania równowagi elektrolitowej.
- Ograniczenie spożycia wody: Nadmierne spożycie wody, zwłaszcza podczas intensywnego wysiłku fizycznego, może prowadzić do rozcieńczenia stężenia sodu we krwi.
- Świadome spożywanie soli: Kontrola spożycia soli kuchennej może pomóc w zapobieganiu hiponatremii, zwłaszcza u osób predysponowanych do tego schorzenia.
- Świadomość leków: Niektóre leki, takie jak diuretyki, mogą wpływać na poziom sodu we krwi. Ważne jest, aby być świadomym wpływu przyjmowanych leków na stan elektrolitowy i konsultować się z lekarzem w razie potrzeby.
Przestrzeganie tych kroków może pomóc w minimalizacji ryzyka wystąpienia hiponatremii oraz w utrzymaniu prawidłowej równowagi elektrolitowej w organizmie.
XV. Najczęściej Zadawane Pytania (FAQs)
A. Jakie są najczęstsze przyczyny hiponatremii?
Najczęstszymi przyczynami hiponatremii są: nadmierny przyjęcie wody, stosowanie diuretyków, niewydolność nerek, przewlekłe choroby wątroby, niewydolność serca, zespół rozpadu guza, zespół złego wychwytu moczu i zespół trzewnego przerastałania.
B. Czy hiponatremia może być śmiertelna?
Tak, hiponatremia może prowadzić do poważnych komplikacji, włączając w to obrzęk mózgu, zaburzenia neurologiczne, a w skrajnych przypadkach, może prowadzić nawet do śmierci. Dlatego ważne jest szybkie leczenie i monitorowanie poziomu sodu we krwi.
C. Jakie leki mogą powodować hiponatremię?
Niektóre leki, takie jak diuretyki, leki przeciwpadaczkowe (np. okskarbazepina), leki przeciwpsychotyczne (np. fluoksetyna), oraz leki przeciwnowotworowe, mogą powodować hiponatremię poprzez różne mechanizmy, takie jak zwiększone wydalanie wody z organizmu.
D. Jak długo trwa leczenie hiponatremii?
Czas trwania leczenia hiponatremii zależy od przyczyny jej wystąpienia oraz stopnia obniżenia stężenia sodu we krwi. Leczenie może wymagać stosowania leków, zmiany nawyków żywieniowych, monitorowania stanu pacjenta oraz regularnych badań laboratoryjnych. W przypadku ciężkich przypadków, leczenie może być konieczne przez dłuższy czas.
E. Jakie są długoterminowe skutki hiponatremii?
Długoterminowe skutki hiponatremii mogą obejmować trwałe uszkodzenie mózgu, pogorszenie funkcji poznawczych, zaburzenia pamięci, utratę funkcji poznawczych oraz zwiększone ryzyko nawrotu hiponatremii. Dlatego ważne jest monitorowanie i odpowiednie leczenie tej choroby, aby uniknąć trwałych konsekwencji dla zdrowia pacjenta.
Zioła w leczeniu chorób: Hiponatremia
Zioła mogą być pomocne jako uzupełnienie leczenia hiponatremii, ale zawsze należy skonsultować się z lekarzem przed rozpoczęciem jakichkolwiek suplementów ziołowych. Kilka ziół, które mogą być użyteczne w regulacji poziomu sodu we krwi to:
- Korzeń lukrecji: Może pomóc w zatrzymywaniu sodu przez organizm.
- Korzeń pietruszki: Może działać moczopędnie, pomagając w eliminacji nadmiaru wody z organizmu.
- Ostropest plamisty: Posiada właściwości oczyszczające dla wątroby, co może pomóc w poprawie jej funkcjonowania i zmniejszeniu ryzyka hiponatremii związanej z chorobami wątroby.
- Rokitnik: Zawiera duże ilości potasu, który jest ważny dla równowagi elektrolitowej organizmu.

Pamiętaj, że suplementy ziołowe nie zastępują konwencjonalnego leczenia, a ich stosowanie powinno być koordynowane z lekarzem, szczególnie w przypadku przypadków hiponatremii.
