I. Wprowadzenie
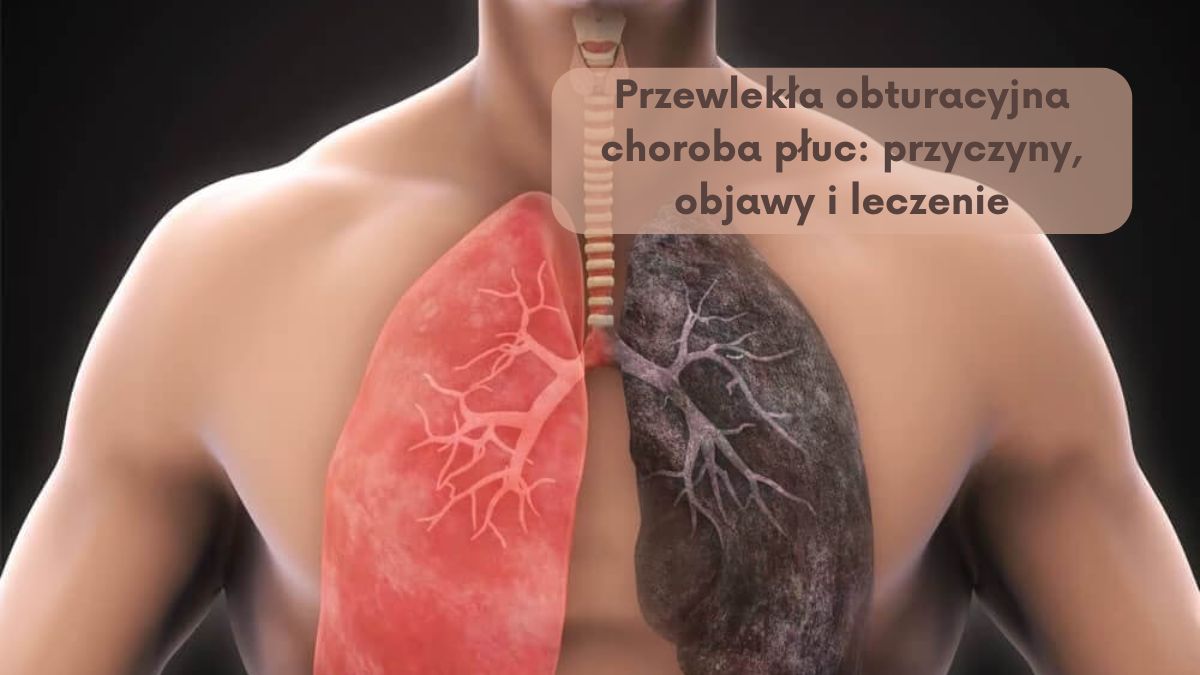
A. Definicja POChP
Przewlekła obturacyjna choroba płuc (POChP) jest poważną, postępującą chorobą układu oddechowego, charakteryzującą się przewlekłym zapaleniem dróg oddechowych i ograniczoną przepływnością powietrza do płuc. Jest to zespół chorobowy, który obejmuje przewlekłe zapalenie oskrzeli, rozedmę płuc oraz przewlekłą obturację dróg oddechowych.
B. Znaczenie tematu i skala problemu
POChP stanowi poważny problem zdrowotny na całym świecie, z powodu rosnącej liczby chorych oraz wysokiej śmiertelności związanej z tą chorobą. Jest jedną z głównych przyczyn zgonów związanych z chorobami układu oddechowego, co sprawia, że poznanie tej choroby oraz świadomość jej konsekwencji są niezwykle istotne.
C. Kto jest narażony na rozwój choroby?
Osoby najbardziej narażone na rozwój POChP to przede wszystkim palacze papierosów. Długotrwałe narażenie na dym tytoniowy, wydolność płuc oraz genetyka mogą znacząco wpłynąć na ryzyko zachorowania na POChP. Ponadto, występowanie tej choroby zwiększa się również u osób narażonych na działanie substancji toksycznych w miejscu pracy, a także u osób przebywających w miejscach o zanieczyszczonym powietrzu.
II. Epidemiologia POChP
A. Częstość występowania na świecie i w Polsce
Przewlekła obturacyjna choroba płuc (POChP) jest globalnym problemem zdrowotnym. Według Światowej Organizacji Zdrowia (WHO), około 328 milionów osób cierpi na POChP na całym świecie. W Polsce również stanowi istotny problem zdrowotny, z uwagi na rosnącą liczbę przypadków tej choroby w populacji.
B. Grupy ryzyka
Osoby narażone na większe ryzyko rozwoju POChP to przede wszystkim palacze papierosów. Dodatkowo, pracownicy narażeni na substancje toksyczne, dym tytoniowy lub zanieczyszczone powietrze w miejscu pracy, a także osoby o słabym stanie zdrowia płucnego i genetyczne skłonności, należą do grupy podwyższonego ryzyka zachorowania.
C. Trendy i prognozy
Trendy dotyczące POChP pokazują, że liczba chorych na tę chorobę ma tendencję wzrostową, co związane jest z niekorzystnymi nawykami życiowymi, takimi jak palenie papierosów, a także zanieczyszczenie powietrza. Prognozy dotyczące POChP wskazują na kontynuację wzrostu liczby przypadków, jeśli nie będą podejmowane skuteczne działania prewencyjne i interwencyjne.
III. Przyczyny i czynniki ryzyka POChP
A. Palenie tytoniu jako główny czynnik ryzyka
Palenie tytoniu jest uznawane za główny czynnik ryzyka wystąpienia POChP. Substancje toksyczne obecne w dymie tytoniowym uszkadzają drogi oddechowe i płuca, prowadząc do przewlekłego stanu zapalnego i obturacji dróg oddechowych.
B. Zanieczyszczenie powietrza i czynniki środowiskowe
Długotrwałe narażenie na zanieczyszczone powietrze, takie jak dym papierosowy, spaliny samochodowe, czy chemikalia przemysłowe, może również przyczynić się do rozwoju POChP. Czynniki środowiskowe mogą prowadzić do uszkodzenia płuc i stanów zapalnych.
C. Genetyczne predyspozycje do POChP
Istnieją również genetyczne czynniki predysponujące do rozwoju POChP. Osoby, u których występują pewne mutacje genetyczne związane z funkcjonowaniem układu oddechowego, mogą być bardziej narażone na rozwój tej choroby, nawet przy mniejszym narażeniu na czynniki środowiskowe.
D. Zawodowe narażenie na pyły i substancje chemiczne
Osoby pracujące w środowiskach zawodowo narażonych na pyły organiczne, metale ciężkie, substancje chemiczne lub dymy mogą być narażone na chroniczne uszkodzenia płuc, prowadzące do wystąpienia POChP. Pracownicy w górnictwie, przemyśle chemicznym, rolnictwie lub budownictwie są szczególnie narażeni na ryzyko rozwoju tej choroby.
IV. Patofizjologia POChP
A. Jak POChP wpływa na płuca?
POChP powoduje przewlekły, nieodwracalny proces pogrubienia ścian oskrzeli oraz zniszczenie przestrzeni powietrznych w płucach. Prowadzi to do ograniczenia przepływu powietrza podczas oddychania, co powoduje duszność i ogranicza zdolność do wykonywania codziennych czynności.
B. Proces zapalny i jego skutki
POChP charakteryzuje się przewlekłym stanem zapalnym w drogach oddechowych i pęcherzykach płucnych. Pod wpływem długotrwałego narażenia na dym tytoniowy lub inne drażniące substancje, dochodzi do uszkodzenia błon śluzowych, co wywołuje reakcję zapalną. Skutkiem tego są nadmierna produkcja śluzu, pogrubienie ścian oskrzeli oraz utrata elastyczności pęcherzyków płucnych.
C. Różnice między POChP a astmą

POChP i astma są dwoma różnymi chorobami dróg oddechowych, choć obie mogą prowadzić do duszności.
- Astma jest charakteryzowana przez skurcze oskrzeli i reakcję alergiczną, która powoduje skurcze oskrzeli i ograniczenie przepływu powietrza.
- POChP natomiast jest wynikiem przewlekłego stanu zapalnego i nieodwracalnego uszkodzenia struktury płuc.
- Astma jest również bardziej zmienna, z epizodami nasilającej się duszności, podczas gdy POChP prowadzi do stałego, postępującego ograniczenia przepływu powietrza.
Patofizjologia POChP jest złożonym procesem, który prowadzi do trwałego uszkodzenia dróg oddechowych i płuc. Zrozumienie tych mechanizmów może pomóc w lepszym zarządzaniu tą chorobą oraz w prowadzeniu skutecznej terapii.
V. Objawy POChP
A. Wczesne objawy – na co zwrócić uwagę?
Wśród wczesnych objawów POChP znajdują się:
- Uporczywy kaszel
- Zmiany w wydolności wysiłkowej, pojawiające się zadyszkę
- Wzmożone śluzowanie
- Możliwe również bóle w klatce piersiowej
Zwrócenie uwagi na te symptomy jest istotne, ponieważ wczesne wykrycie POChP umożliwia wdrożenie leczenia, które może opóźnić postęp choroby i poprawić komfort życia pacjenta.

B. Postępujące objawy i zaostrzenia
W miarę postępu choroby, objawy POChP mogą się nasilać. Do nich należą m.in.:
- Ciężka duszność, która może występować nawet podczas wykonywania codziennych czynności
- Nasilający się kaszel, często z nadmiernym wydzielaniem śluzu
- Zaostrzenia objawów, które charakteryzują się pogorszeniem stanu pacjenta i mogą wymagać interwencji medycznej.
Objawy te mogą obejmować nagłe nasilenie duszności, kaszel lub zmiany koloru plwociny.
C. Objawy w zaawansowanych stadiach
W zaawansowanych stadiach POChP mogą wystąpić dodatkowe objawy, takie jak:
- Nasilająca się duszność, która utrudnia wykonywanie nawet najprostszych czynności
- Osłabienie mięśni
- Spadek masy ciała
- Obrzęki kończyn dolnych
- Napady duszności nocnej
- Pogorszenie ogólnej kondycji pacjenta
W tej fazie choroby, pacjent może również wymagać wsparcia w zakresie opieki paliatywnej i leczenia objawowego.
Objawy POChP mogą mieć istotny wpływ na jakość życia pacjenta, dlatego ważne jest świadome monitorowanie zmian w zdrowiu oraz zarządzanie chorobą we współpracy z lekarzem.
VI. Diagnostyka POChP
A. Badanie podmiotowe i przedmiotowe
Badanie podmiotowe obejmuje wywiad u pacjenta dotyczący objawów, takich jak kaszel, duszność czy zmiany w oddychaniu. Badanie przedmiotowe to ocena fizyczna pacjenta, podczas której lekarz może zauważyć charakterystyczne objawy POChP, np. nadmierny świszczący oddech lub zmiany w strukturze klatki piersiowej.
B. Spirometria – złoty standard diagnostyczny
Spirometria to badanie czynnościowe płuc, które pozwala na ocenę objętości i przepływu powietrza w drogach oddechowych. Jest to kluczowy test diagnostyczny przy podejrzeniu POChP, umożliwiający potwierdzenie obecności obturacji oraz ocenę stopnia ograniczenia przepływu powietrza.
C. Inne testy diagnostyczne (RTG, tomografia, gazometria)
- RTG klatki piersiowej: Obrazowanie rentgenowskie, które może wykazać zmiany w strukturze płuc, obecność rozedmy czy obrzęków.
- Tomografia komputerowa klatki piersiowej: Bardziej szczegółowe badanie obrazowe niż RTG, pozwalające na dokładniejszą ocenę stanu płuc i struktur przyległych.
- Gazometria: Badanie gazometryczne krwi, które pozwala ocenić poziom gazów we krwi i stopień niedotlenienia związany z POChP.
D. Różnicowanie POChP z innymi chorobami płuc
W diagnostyce POChP istotne jest różnicowanie tej choroby z innymi schorzeniami płuc, takimi jak astma, mukowiscydoza czy przewlekłe zapalenie oskrzeli. Dokładna diagnoza pozwala na właściwe zastosowanie terapii i leczenia zgodnego z przyczyną objawów pacjenta.
Przeprowadzenie kompleksowej diagnostyki POChP, która obejmuje różne testy i badania, jest kluczowe dla prawidłowej identyfikacji choroby i ustalenia optymalnego planu leczenia. Pamiętaj, że tylko lekarz pulmonolog może dokonać trafnej diagnozy i zalecić odpowiednie metody leczenia.
VII. Stopnie zaawansowania choroby
A. Klasyfikacja GOLD
Klasyfikacja GOLD (Global Initiative for Chronic Obstructive Lung Disease) jest międzynarodowym standardem służącym ocenie zaawansowania POChP. W ramach klasyfikacji wyróżnia się cztery stopnie (A-D) oraz cztery ryzyka (1-4), które są określane na podstawie częstości występowania objawów i wyników spirometrii. Klasyfikacja ta pomaga lekarzom w opracowaniu odpowiedniego planu leczenia dla pacjenta.
B. Jak określa się stopień ciężkości POChP?
Stopień ciężkości POChP jest określany głównie na podstawie wyników badań spirometrycznych, a konkretniej wartości wskaźnika FEV1 (siła wydechowa w pierwszej sekundzie). Stopień ciężkości może być klasyfikowany na podstawie procentowego ograniczenia przepływu powietrza w porównaniu z wartościami referencyjnymi. Podział ten posiada swoje zalety, umożliwiając lekarzom i pacjentom lepsze zrozumienie zaawansowania choroby oraz konieczności zastosowania określonych interwencji terapeutycznych.
C. Znaczenie skali BODE
Skala BODE to narzędzie oceny, które uwzględnia cztery zmiennych: B – Body mass index (BMI), O – Obstrukcja (oceniana na podstawie wyników spirometrii), D – Dyspnea (duszność), E – Exercise capacity (wydolność wysiłkowa). Skala BODE jest stosowana do prognozowania przeżycia oraz oceny ryzyka zgonu związane z chorobą. Pacjenci z wyższym wynikiem na skali BODE mogą mieć gorsze rokowania i być bardziej narażeni na powikłania związane z POChP.
Przezwyciężenie trudności związanych z POChP wymaga kompleksowego podejścia, które uwzględnia zarówno diagnozę, jak i ocenę stopnia zaawansowania choroby. Leczenie i zarządzanie chorobą są zindywidualizowane dla każdego pacjenta, dlatego ważne jest regularne monitorowanie i dostosowywanie terapii. Czy mogę pomóc w czymś jeszcze?
VIII. Leczenie POChP
A. Leczenie farmakologiczne
- Bronchodilatatory i ich rola: Bronchodilatatory są kluczowymi lekami w leczeniu POChP, ponieważ pomagają rozszerzyć oskrzela i ułatwiają oddychanie poprzez zwiększenie przepływu powietrza do płuc. Działają poprzez relaksację mięśni gładkich oskrzeli. Wyróżnia się krótko- i długodziałające bronchodilatatory, które są stosowane w zależności od indywidualnych potrzeb pacjenta.
- Kortykosteroidy wziewne: Kortykosteroidy wziewne są stosowane w leczeniu POChP, szczególnie u pacjentów z częstymi zaostrzeniami choroby. Mają działanie przeciwzapalne, które pomaga zmniejszyć obrzęk błony śluzowej oskrzeli i zmniejszyć ich wrażliwość na drażniące czynniki zewnętrzne.
- Nowoczesne terapie biologiczne: Nowoczesne terapie biologiczne stają się coraz bardziej obiecującą opcją w leczeniu POChP. Terapie te mogą być stosowane u pacjentów z ciężką postacią choroby, u których tradycyjne leki nie przynoszą oczekiwanych efektów. Terapie biologiczne często skupiają się na ograniczaniu stanu zapalnego w płucach i oskrzelach.
B. Leczenie niefarmakologiczne
- Rehabilitacja oddechowa: Rehabilitacja oddechowa, która obejmuje ćwiczenia fizyczne, edukację pacjenta i wsparcie psychologiczne, odgrywa istotną rolę w kompleksowym zarządzaniu POChP. Poprawia ona wydolność oddechową, zmniejsza duszność oraz zwiększa jakość życia pacjenta.
- Tlenoterapia: W zaawansowanych przypadkach POChP, kiedy poziom tlenu we krwi spada poniżej odpowiednich wartości, może być konieczne zastosowanie tlenoterapii. Stałe podawanie tlenu może pomóc zmniejszyć duszność i zwiększyć możliwość wykonywania codziennych czynności.
- Wskazania do przeszczepu płuc: W skrajnych przypadkach, gdy inne terapie zawodzą i dochodzi do niewydolności oddechowej, przeszczep płuc może być ostateczną opcją. Zazwyczaj jest to rozważane u pacjentów z ciężką, zaawansowaną POChP, którzy nie reagują na inne formy leczenia.
Leczenie POChP jest złożonym procesem, który wymaga zindywidualizowanego podejścia i ciągłego monitorowania postępów pacjenta. Współpraca między pacjentem a zespołem medycznym jest kluczowa dla skutecznego zarządzania chorobą.
IX. Zmiana stylu życia jako kluczowy element terapii
A. Rzucenie palenia – dlaczego to konieczne?
Rzucenie palenia jest kluczowym krokiem w leczeniu przewlekłej obturacyjnej choroby płuc (POChP), ponieważ dym tytoniowy jest głównym czynnikiem ryzyka tej choroby. Palenie papierosów prowadzi do uszkodzenia płuc, pogorszenia objawów POChP i przyspieszenia postępu choroby. Przerwanie palenia pozwala na zmniejszenie stanu zapalnego w płucach, poprawę funkcji płuc oraz zmniejszenie ryzyka powikłań.
B. Aktywność fizyczna i jej wpływ na płuca
Regularna aktywność fizyczna jest istotna dla pacjentów z POChP, ponieważ może poprawić wydolność fizyczną, siłę mięśniową, jakość życia oraz kontrolę objawów choroby. Ćwiczenia mogą pomóc utrzymać sprawność oddechową poprzez wzmacnianie mięśni oddechowych oraz zwiększenie zdolności do tolerowania wysiłku fizycznego.
C. Dieta wspomagająca układ oddechowy
W diecie pacjentów z POChP powinno się skupić na spożywaniu produktów bogatych w składniki odżywcze, takie jak warzywa, owoce, pełnoziarniste produkty zbożowe oraz zdrowe tłuszcze. Składniki te mogą przyczynić się do zmniejszenia stanu zapalnego w organizmie, poprawy odporności, regulacji wagi ciała oraz ogólnego stanu zdrowia. Ponadto, odpowiednia dieta może pomóc w kontrolowaniu poziomu energii potrzebnej do codziennych aktywności, co ma istotne znaczenie w leczeniu POChP.
X. Zaostrzenia POChP i ich leczenie
A. Czynniki wywołujące zaostrzenia
Zaostrzenia przewlekłej obturacyjnej choroby płuc (POChP) mogą być wywoływane przez różnorodne czynniki, takie jak infekcje wirusowe i bakteryjne, zanieczyszczenia powietrza (np. zanieczyszczenia powietrza w miejscu pracy lub w środowisku zewnętrznym), niewłaściwy stosunek do leczenia farmakologicznego, a także narażenie na dym tytoniowy lub inne drażniące czynniki.
B. Postępowanie w przypadku pogorszenia stanu zdrowia
W przypadku pogorszenia stanu zdrowia spowodowanego zaostrzeniem POChP, pacjenci powinni skonsultować się ze swoim lekarzem. Często może być konieczna zmiana lub dostosowanie leczenia farmakologicznego, włącznie z zwiększeniem dawki leków przeciwzapalnych lub rozszerzających oskrzela. Ponadto, ważne jest unikanie czynników wywołujących zaostrzenie, takich jak dym tytoniowy, zanieczyszczone powietrze czy infekcje.
C. Hospitalizacja i leczenie intensywne
W przypadku ciężkich zaostrzeń POChP często konieczna jest hospitalizacja. W warunkach szpitalnych leczenie może obejmować tlenoterapię, podawanie leków przeciwzapalnych w postaci wziewnej lub dożylnie, rehabilitację oddechową, a także monitorowanie parametrów oddechowych i ogólnego stanu zdrowia. W niektórych przypadkach może być konieczne leczenie na oddziale intensywnej opieki medycznej w związku z wystąpieniem niewydolności oddechowej.
XI. Powikłania POChP
A. Niewydolność oddechowa
Jednym z powikłań POChP jest niewydolność oddechowa, którą charakteryzuje się trudności w oddychaniu i przekrwienie płuc. W wyniku przewlekłego stanu zapalnego dróg oddechowych miąższ płucny ulega zniszczeniu, co prowadzi do zmniejszonej zdolności do wymiany tlenu i dwutlenku węgla. W przypadku niewydolności oddechowej może być konieczne zastosowanie tlenoterapii, a w bardziej zaawansowanych przypadkach nawet wspomaganie wentylacją mechaniczną.
B. Nadciśnienie płucne
Kolejnym powikłaniem POChP jest nadciśnienie płucne, czyli stan, w którym ciśnienie krwi w tętnicach płucnych jest podwyższone. W wyniku przewlekłego procesu zapalnego i uszkodzenia płuc dochodzi do przerostu mięśnia sercowego, co zwiększa ciśnienie na lewej stronie serca. Nadciśnienie płucne może prowadzić do pogorszenia funkcji serca i wymaga monitorowania oraz leczenia farmakologicznego.
C. Wpływ POChP na układ krążenia
Przewlekła obturacyjna choroba płuc ma także wpływ na układ krążenia. Związane to jest z chronicznym stanem zapalnym i niedotlenieniem organizmu, które mogą prowadzić do powikłań sercowo-naczyniowych. Osoby z POChP są bardziej narażone na choroby serca, udary mózgu oraz zakrzepy naczyń krwionośnych. Dlatego ważne jest regularne monitorowanie stanu serca oraz prowadzenie zdrowego stylu życia, aby zmniejszyć ryzyko wystąpienia powikłań krążeniowych u pacjentów z POChP.
XII. Zapobieganie POChP
A. Profilaktyka pierwotna i wtórna
- Profilaktyka pierwotna – Przeciwdziałanie rozwojowi POChP zaczyna się od unikania czynników ryzyka, takich jak palenie papierosów, narażenie na zanieczyszczenie powietrza czy promieniowanie. Edukacja społeczeństwa na temat szkodliwości palenia oraz promowanie zdrowego stylu życia poprzez aktywność fizyczną i zdrową dietę odgrywają istotną rolę w zapobieganiu rozwojowi POChP.
- Profilaktyka wtórna – W przypadku osób zwiększonego ryzyka rozwoju POChP, takich jak palacze czy osoby pracujące w środowisku zagrażającym zdrowiu płuc, istnieje konieczność regularnego monitorowania stanu zdrowia, wczesnego wykrywania objawów choroby oraz systematycznych badań kontrolnych. Wczesne rozpoznanie i interwencja mogą pomóc w zatrzymaniu postępu choroby i poprawie jakości życia pacjenta.
B. Programy zdrowotne i kampanie społeczne
- Programy zdrowotne – Organizowane są programy zdrowotne mające na celu edukację społeczeństwa na temat POChP, jej przyczyn i skutków, oraz promowanie zdrowego stylu życia. Poprzez kampanie edukacyjne i dostępność badań przesiewowych można zwiększyć świadomość społeczeństwa na temat tej choroby, co może przyczynić się do zmniejszenia liczby zachorowań i poprawy opieki nad pacjentami.
- Kampanie społeczne – Organizowane są kampanie społeczne mające na celu zmniejszenie palenia papierosów, kontrolę jakości powietrza w środowisku oraz promowanie zdrowego stylu życia. Współpraca z organizacjami zdrowotnymi, rządowymi agencjami oraz społecznościami lokalnymi może przyczynić się do skutecznej realizacji działań zmierzających do zmniejszenia zachorowalności na POChP.
C. Szczepienia ochronne

- Szczepienia przeciw grypie i pneumokokom – Osoby z POChP są bardziej narażone na infekcje dróg oddechowych, dlatego szczepienia przeciw grypie i pneumokokom są istotną częścią profilaktyki u pacjentów z POChP. Zmniejszają one ryzyko powikłań i pogorszenia stanu zdrowia pacjentów, a także chronią przed powikłaniami w postaci zapalenia płuc czy zaostrzeń choroby.
Zapobieganie POChP jest kluczowe dla poprawy zdrowia społeczeństwa i redukcji kosztów związanych z leczeniem tej choroby. Wdrażanie działań profilaktycznych oraz promowanie zdrowego stylu życia są istotnymi elementami walki z POChP.
XIII. POChP a jakość życia
A. Wpływ choroby na codzienne funkcjonowanie
Przewlekła obturacyjna choroba płuc (POChP) może znacząco wpłynąć na codzienne funkcjonowanie pacjentów. Objawy takie jak duszność, kaszel czy zmęczenie mogą utrudniać wykonywanie podstawowych czynności życia codziennego, takich jak wchodzenie po schodach czy niektóre czynności domowe. Pacjenci z POChP mogą wymagać dodatkowej pomocy lub modyfikacji środowiska, aby ułatwić im wykonywanie codziennych czynności.
B. Adaptacja pacjenta i wsparcie psychologiczne
Pacjenci z POChP muszą się adaptować do zmieniającej się sytuacji zdrowotnej, która może ograniczać ich możliwości w codziennym życiu. Wsparcie psychologiczne od personelu medycznego, bliskich oraz specjalistycznych terapeutów może pomóc pacjentom w radzeniu sobie z chorobą, akceptacji zmian oraz motywacji do prowadzenia zdrowego stylu życia.
C. Rola grup wsparcia
Grupy wsparcia dla pacjentów z POChP mogą odgrywać istotną rolę w poprawie jakości życia. Uczestnictwo w takich grupach może pomóc pacjentom w nawiązywaniu relacji z osobami o podobnych doświadczeniach, wymianie informacji oraz wsparciu emocjonalnym. Dzięki grupom wsparcia pacjenci mogą poczuć się mniej samotni i bardziej zrozumiani, co może przyczynić się do polepszenia ich samopoczucia oraz jakości życia.
XIV. POChP a inne choroby przewlekłe
A. Współistniejące schorzenia (cukrzyca, osteoporoza)
Pacjenci z POChP często zmaga się z innymi chorobami przewlekłymi, takimi jak cukrzyca czy osteoporoza. Współistnienie tych schorzeń może wpłynąć na przebieg choroby, leczenie oraz ogólną jakość życia pacjenta.
Nawet proste czynności, takie jak zarządzanie leczeniem czy zachowywanie zdrowego stylu życia, mogą być utrudnione przez obecność dodatkowych chorób przewlekłych. Dlatego ważne jest monitorowanie pacjentów z POChP pod kątem współistniejących schorzeń i zabezpieczenie kompleksowej opieki medycznej.
B. Zależność między POChP a depresją
Osoby cierpiące na POChP są bardziej narażone na rozwój depresji. Stres związany z chorobą przewlekłą, ograniczenia w codziennym funkcjonowaniu oraz obawa przed pogorszeniem stanu zdrowia mogą przyczynić się do rozwoju depresji u pacjentów z POChP.
Istnieje obopólne działanie między depresją a POChP – depresja może wpłynąć negatywnie na przebieg choroby, a z kolei POChP może prowadzić do nasilenia objawów depresji. Dlatego ważne jest monitorowanie stanu psychicznego pacjentów z POChP, wczesne wykrywanie objawów depresji oraz zapewnienie wsparcia psychologicznego i terapeutycznego, gdy jest to konieczne.
XV. Nowoczesne podejścia do leczenia POChP
A. Terapie biologiczne
W ostatnich latach terapie biologiczne stały się coraz bardziej obiecującym podejściem w leczeniu POChP. Te nowoczesne leki biologiczne, takie jak leki przeciwzapalne czy przeciwciała monoklonalne, są zaprojektowane w celu zmniejszenia stanu zapalnego w płucach pacjentów z POChP. Terapie biologiczne mogą przynosić ulgę w objawach, zmniejszyć częstość zaostrzeń i poprawić jakość życia pacjentów cierpiących na POChP.
B. Badania nad nowymi lekami
Przedstawiane są coraz to nowsze badania nad nowymi lekami, które mają potencjał poprawienia skuteczności leczenia POChP. Badania skupiają się na opracowaniu leków, które mogą łagodzić objawy choroby, zmniejszać stan zapalny, poprawiać funkcjonowanie płuc i zmniejszać ryzyko zaostrzeń. Stałe postępy w dziedzinie medycyny pozwalają na rozwijanie coraz lepszych i bardziej skutecznych leków dla pacjentów z POChP.
C. Perspektywy przyszłościowe
Dzięki ciągłym postępom naukowym i medycznym, perspektywy przyszłościowe dla leczenia POChP są obiecujące. Rozwój terapii biologicznych, odkrycia nowych leków oraz coraz lepsze zrozumienie mechanizmów choroby pozwalają na lepsze wyniki leczenia i poprawę jakości życia pacjentów z POChP. W przyszłości można oczekiwać dalszej personalizacji terapii, dostosowanej do indywidualnych potrzeb pacjentów z POChP, co może przynieść jeszcze lepsze rezultaty w leczeniu tej przewlekłej choroby płuc.
XVI. Rola lekarzy i personelu medycznego w zarządzaniu chorobą
A. Rola lekarza rodzinnego w wykrywaniu POChP
Lekarz rodziny odgrywa istotną rolę w wykrywaniu POChP poprzez przeprowadzanie skutecznych badań przesiewowych i ocenę podatności pacjenta na rozwój tej choroby. Ponadto, lekarz rodzinny może zapewnić ciągłą opiekę nad pacjentem, monitorując postęp choroby, dostosowując leczenie i koordynując współpracę z innymi specjalistami w celu skutecznego zarządzania POChP.
B. Opieka pulmonologiczna i multidyscyplinarna
Specjaliści pulmonolodzy odgrywają kluczową rolę w leczeniu POChP, zapewniając specjalistyczną opiekę nad pacjentem. Stosując swoją wiedzę i doświadczenie, pulmonolodzy mogą opracować spersonalizowany plan leczenia, monitorować postęp choroby oraz dostosowywać terapię w razie potrzeby. Ponadto, podejście multidyscyplinarne, łączące pulmonologów z innymi specjalistami, takimi jak pielęgniarki, fizjoterapeuci czy psycholodzy, może przynieść kompleksową opiekę nad pacjentem z POChP.
C. Edukacja pacjenta i jego rodziny
Edukacja pacjenta i jego rodziny jest kluczowym elementem skutecznego zarządzania POChP. Lekarze i personel medyczny powinni dostarczać pacjentom informacji na temat choroby, objawów, leczenia oraz metod radzenia sobie z chorobą. Edukacja pacjentów może pomóc w zrozumieniu znaczenia przestrzegania zaleceń lekarskich, zachęcać do zdrowych nawyków życiowych oraz motywować do regularnych kontroli i monitorowania stanu zdrowia. Dzięki odpowiedniej edukacji pacjenci i ich rodziny mogą aktywnie włączyć się w proces leczenia i poprawić jakość zarządzania POChP.
XVII. Koszty POChP dla pacjentów i systemu opieki zdrowotnej
A. Wydatki na leczenie i hospitalizację
Pacjenci z POChP często ponoszą znaczne koszty związane z leczeniem, które obejmują zakup leków przeciwzapalnych, leków rozszerzających oskrzela, a także innych terapii wspomagających. Dodatkowo, w przypadku zaostrzeń choroby, może być konieczna hospitalizacja, co generuje dodatkowe wydatki. System opieki zdrowotnej również musi pokryć koszty związane z diagnostyką, leczeniem i hospitalizacją pacjentów z POChP.
B. Koszty pośrednie (utrata pracy, absencja chorobowa)
POChP często prowadzi do ograniczenia zdolności pacjentów do pracy ze względu na objawy choroby, takie jak duszności czy utrata wydolności fizycznej. Utrata pracy i konieczność absencji chorobowej generują znaczne koszty pośrednie, zarówno dla pacjentów, którzy tracą źródło dochodu, jak i dla systemu ubezpieczeń społecznych, który musi wypłacać zasiłki chorobowe. Dodatkowo, występuje zwiększone ryzyko niepełnosprawności u pacjentów z POChP, co może skutkować długoterminowymi kosztami związanymi z opieką zdrowotną i wsparciem społecznym.
C. Możliwości wsparcia finansowego dla pacjentów
Pacjenci z POChP mogą korzystać z różnych form wsparcia finansowego, które pomagają w pokryciu kosztów związanych z leczeniem i opieką nad chorobą. Możliwości te mogą obejmować refundację leków i terapii przez system ubezpieczeń zdrowotnych, programy ulg podatkowych dla osób niepełnosprawnych, a także świadczenia pieniężne dla osób niezdolnych do pracy. Ponadto, organizacje pożytku publicznego i fundacje często oferują wsparcie finansowe pacjentom z POChP poprzez programy stypendialne, granty czy pomoc w finansowaniu rehabilitacji i innych usług medycznych. Działania te mają na celu zmniejszenie obciążenia finansowego pacjentów oraz zwiększenie dostępności do skutecznej opieki nad POChP.
XVIII. Podsumowanie
A. Najważniejsze informacje w pigułce
- Definicja: POChP to przewlekła choroba układu oddechowego charakteryzująca się ograniczonym przepływem powietrza przez płuca.
- Czynniki ryzyka: Palenie papierosów, narażenie na zanieczyszczenia powietrza, genetyczne skłonności.
- Objawy: Wzmożony kaszel, duszność, nadmierna ilość wydzieliny, spadek wydolności fizycznej.
- Diagnostyka: Badanie spirometryczne, ocena objawów, badania dodatkowe.
B. Jak żyć z POChP i poprawić jakość życia?
- Zaprzestanie palenia: Kluczowe dla zatrzymania postępu choroby.
- Regularne ćwiczenia: Poprawiają wydolność fizyczną i oddechową.
- Zdrowa dieta: Wspomaga ogólny stan zdrowia i funkcjonowanie organizmu.
- Unikanie zanieczyszczeń: Ochrona przed substancjami drażniącymi drogi oddechowe.
- Regularne kontrole lekarskie: Monitorowanie stanu zdrowia, dostosowanie terapii.
C. Perspektywy badań i leczenia
- Nowe terapie: Stały rozwój metod leczenia, m.in. nowe leki przeciwzapalne i rozszerzające oskrzela.
- Badania naukowe: Koncentracja na zrozumieniu patofizjologii choroby, poszukiwanie lepszych form terapii.
- Poprawa diagnostyki: Stosowanie zaawansowanych badań obrazowych i biomarkerów.
- Programy rehabilitacji: Rozwój programów rehabilitacyjnych dla pacjentów z POChP.
Ważne jest, aby uświadamiać społeczeństwo na temat POChP, eliminować mity i świadczyć wsparcie dla pacjentów, aby umożliwić im jak najlepsze zarządzanie chorobą i polepszenie jakości życia. Konsultacja z lekarzem pulmonologiem i stosowanie zaleconej terapii są kluczowe w codziennej opiece nad osobami z POChP.
XIX. Najczęściej zadawane pytania (FAQ)
A. Czy POChP można całkowicie wyleczyć?
Niestety, POChP jest chorobą przewlekłą, co oznacza, że nie da się jej całkowicie wyleczyć. Jednak odpowiednie leczenie i zmiana stylu życia mogą pomóc w kontrolowaniu objawów i opóźnieniu postępu choroby.
B. Jakie są pierwsze objawy POChP?
Do najczęstszych pierwszych objawów POChP należą wzmożony kaszel, duszność, nadmierna ilość wydzieliny oraz zmęczenie podczas wykonywania codziennych czynności.
C. Czy osoby niepalące mogą zachorować na POChP?
Tak, choć głównym czynnikiem ryzyka rozwoju POChP jest palenie papierosów, inne czynniki, takie jak narażenie na zanieczyszczenia powietrza czy genetyczne skłonności, mogą także przyczynić się do choroby nawet u osób niepalących.
D. Jakie badania należy wykonać w celu diagnozy?
Podstawowym badaniem do diagnozy POChP jest spirometria. Ponadto lekarz może zlecić dodatkowe badania obrazowe lub testy krwi w celu potwierdzenia diagnozy i oceny stopnia zaawansowania choroby.
E. Jak długo można żyć z POChP?
Prognoza życia z POChP zależy od wielu czynników, takich jak stopień zaawansowania choroby, współistniejące schorzenia oraz skuteczność leczenia. Wczesna diagnoza, odpowiednie leczenie i zmiana stylu życia mogą znacznie poprawić jakość życia i zwiększyć długość przeżycia.
F. Czy dieta ma wpływ na przebieg choroby?
Tak, dieta odgrywa ważną rolę w zarządzaniu POChP. Zbilansowana dieta, bogata w warzywa, owoce, pełnoziarniste produkty, zdrowe tłuszcze i odpowiednią ilość białka może pomóc w osłabieniu objawów i wspomagać ogólny stan zdrowia.
G. Jakie są najnowsze metody leczenia POChP?
Obecnie rozwijane są nowe metody leczenia POChP, takie jak terapie farmakologiczne oparte na nowych lekach przeciwzapalnych i rozszerzających oskrzela, a także terapie biologiczne. Programy rehabilitacyjne oraz wsparcie psychologiczne również odgrywają istotną rolę w leczeniu choroby.
Zioła w leczeniu chorób: Przewlekła obturacyjna choroba płuc
Zioła mogą mieć potencjalne właściwości wspomagające leczenie Przewlekłej obturacyjnej choroby płuc (POChP), jednak zawsze należy skonsultować się z lekarzem przed rozpoczęciem jakiegokolwiek nowego suplementu ziołowego, ponieważ niektóre zioła mogą mieć interakcje z innymi lekami lub prowadzić do działań niepożądanych. Zależy to też od indywidualnych warunków zdrowotnych i obecnie stosowanych terapii.
Niektóre zioła, które są wspominane jako potencjalnie pomocne w leczeniu POChP, to:
- Oregano: zawiera substancje przeciwbakteryjne i przeciwzapalne.
- Kurkuma: ma właściwości przeciwzapalne i antyoksydacyjne.
- Imbir: może pomóc w łagodzeniu objawów zapalnych.

Jednakże, należy pamiętać, że te zioła nie zastępują konwencjonalnego leczenia. Zawsze ważne jest prowadzenie dyskusji z lekarzem przed rozpoczęciem suplementacji ziół lub innych naturalnych terapii.
Warto również zauważyć, że niektóre zioła mogą być szkodliwe dla niektórych osób z POChP, na przykład mogą wywoływać reakcje alergiczne lub prowadzić do interakcji z innymi lekami. Dlatego zawsze zaleca się skonsultowanie się z lekarzem przed rozpoczęciem jakiegokolwiek nowego suplementu ziołowego.