I. Wprowadzenie
A. Czym jest leukoplakia?
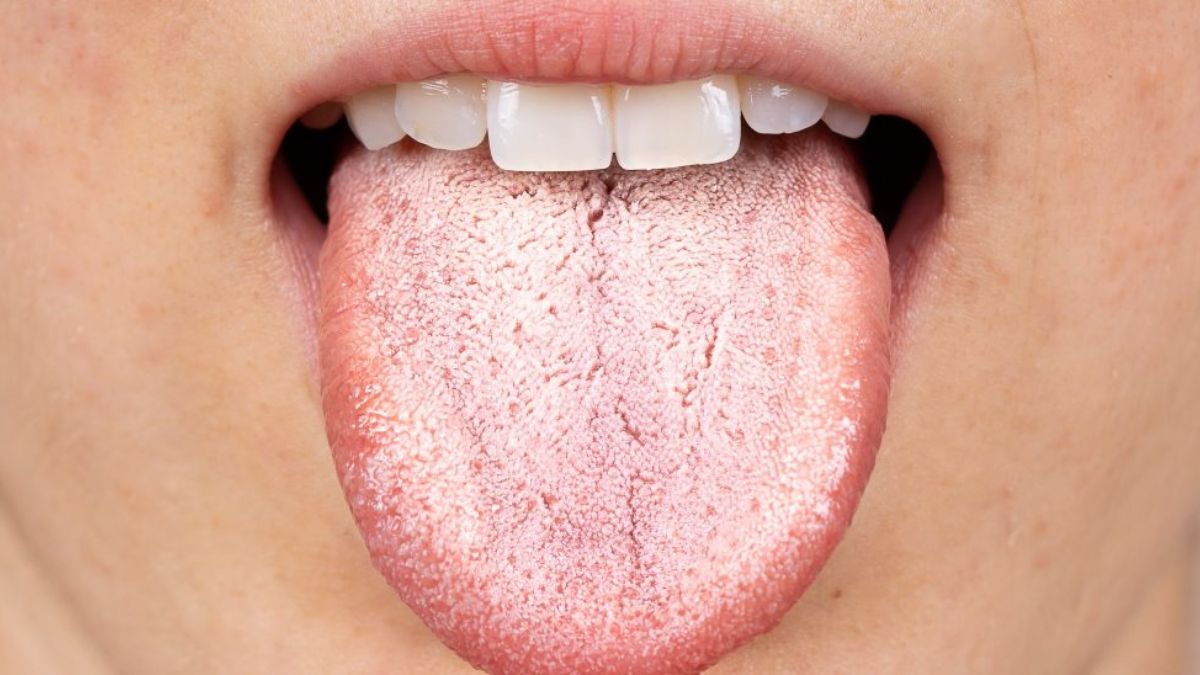
Leukoplakia to stan charakteryzujący się pojawieniem się białawych plam, zmian lub obszarów na błonach śluzowych jamy ustnej, języka lub innych części jamy ustnej. Te zmiany nie można zetrzeć i mogą być podatne na stwardnienie. Nie są one związane z namnażaniem się drobnoustrojów ani inne infekcje, co odróżnia je od stanów zapalnych.
Wczesne rozpoznanie leukoplakii jest kluczowe, ponieważ może ona przejść w prekursorowe stadia nowotworzenia, a nawet w raka jamy ustnej. Regularne badania stomatologiczne pozwalają na wykrycie zmian we wczesnym stadium i podjęcie odpowiedniego postępowania.
B. Krótka historia odkrycia leukoplakii

- Kiedy i jak po raz pierwszy opisano leukoplakię?:
Leukoplakia została po raz pierwszy opisana w literaturze medycznej w XIX wieku. Termin ten wprowadził nowożytny chirurg James Paget w 1877 roku, który zauważył charakterystyczne białawe zmiany na błonach śluzowych jamy ustnej u pacjentów. - Rozwój wiedzy medycznej na temat leukoplakii:
Od czasów odkrycia, wiedza na temat leukoplakii znacząco się rozwinęła. Dzięki postępom w diagnostyce, leczeniu i zrozumieniu mechanizmów rozwoju tej choroby, możliwe jest skuteczne zarządzanie przypadkami leukoplakii i minimalizacja ryzyka transformacji nowotworowej. Badania nad czynnikami ryzyka oraz monitorowanie pacjentów z leukoplakią mają kluczowe znaczenie w kontroli tego schorzenia.
II. Objawy leukoplakii
A. Jakie są charakterystyczne objawy leukoplakii?
Zmiany w jamie ustnej i ich wygląd:
Charakterystyczne objawy leukoplakii to białawe plamy, zmiany lub obszary na błonach śluzowych jamy ustnej, języka lub innych części jamy ustnej. Mogą one mieć różne kształty i rozmiary, a ich wygląd może być łuskowaty, grudkowy lub niewyraźny.
Inne towarzyszące objawy:
Oprócz białawych zmian, leukoplakia może charakteryzować się uczuciem szorstkości lub suchości w jamie ustnej. W zaawansowanych przypadkach może też wystąpić dyskomfort podczas jedzenia, picia lub mówienia.
B. Czy leukoplakia zawsze powoduje ból?
Opis przebiegu choroby bez bólu:
Wiele przypadków leukoplakii może przebiegać bezobjawowo, nie powodując bólu ani dyskomfortu u pacjenta. W takich sytuacjach zmiany są najczęściej wykrywane podczas rutynowych badań stomatologicznych. Jednakże, mimo braku bólu, istotne jest monitorowanie i diagnostyka zmian, aby wykluczyć możliwość rozwoju raka jamy ustnej.
Jakie mogą być różne stopnie nasilenia objawów?:
Stopień nasilenia objawów leukoplakii może być zróżnicowany w zależności od rodzaju zmian, ich lokalizacji oraz zaawansowania choroby. Niektóre zmiany mogą być łagodne i nieinwazyjne, podczas gdy inne mogą prowadzić do powstawania bolesnych owrzodzeń lub dyskomfortu. Ważne jest regularne monitorowanie i ocena zmian przez lekarza stomatologa w celu odpowiedniego postępowania terapeutycznego.
III. Przyczyny i czynniki ryzyka leukoplakii
A. Główne przyczyny leukoplakii
Związki z paleniem papierosów:
Palenie papierosów jest jednym z głównych czynników ryzyka związanych z rozwojem leukoplakii. Substancje chemiczne obecne w dymie tytoniowym mogą drażnić błony śluzowe jamy ustnej, prowadząc do powstania białawych zmian.
Nadużywanie alkoholu i inne czynniki:
Oprócz palenia papierosów, nadużywanie alkoholu również jest powiązane z ryzykiem rozwoju leukoplakii. Poza tym, nieprawidłowa higiena jamy ustnej, przewlekła drażliwość błon śluzowych czy podrażnienia spowodowane źle dopasowanymi protezami również mogą przyczyniać się do wystąpienia tych zmian.
B. Czynniki genetyczne a leukoplakia
Czy dziedziczność odgrywa rolę?
Pomimo braku jasnych dowodów na to, że leukoplakia jest bezpośrednio dziedziczna, istnieje możliwość, że pewne predyspozycje genetyczne mogą wpływać na podatność jednostki na rozwój tej zmiany. Badania nad powiązaniami genetycznymi w przypadku leukoplakii są nadal prowadzone.
C. Inne czynniki ryzyka leukoplakii
Trauma jamy ustnej:
Uszkodzenia mechaniczne błon śluzowych jamy ustnej, spowodowane na przykład przez ostre krawędzie zębów, źle dopasowane protezy lub traumę w wyniku gryzienia, również mogą sprzyjać powstawaniu leukoplakii.
Infekcje wirusowe (np. wirus HPV):
Niektóre badania sugerują, że zakażenie wirusem HPV (wirus brodawczaka ludzkiego) może być powiązane z rozwojem niektórych przypadków leukoplakii. Wirus HPV jest znany z zwiększonego ryzyka rozwoju nowotworów jamy ustnej, również w kontekście leukoplakii. W zakresie tej kwestii konieczne jest dalsze badanie i zrozumienie wpływu infekcji wirusowych na rozwój tej zmiany.
IV. Leukoplakia homogenny i niehomogenny
A. Charakterystyka obu rodzajów
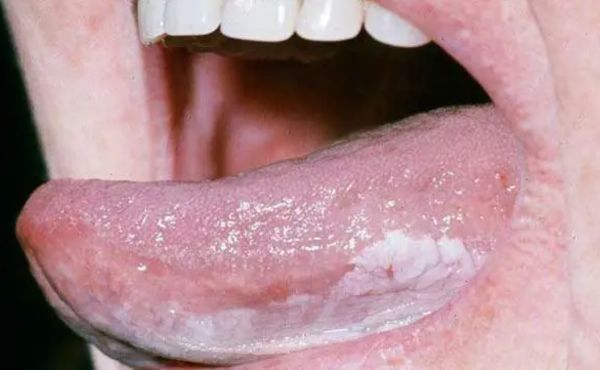
- Leukoplakia homogenny: Jest to forma leukoplakii, gdzie zmiany są jednorodne pod względem koloru i struktury. Obszar dotknięty zmianami jest zazwyczaj gładki i płaski.
- Leukoplakia niehomogenny: W przeciwieństwie do homogennej postaci, leukoplakia niehomogenna charakteryzuje się zróżnicowanym kolorem i/lub strukturą. Może zawierać plamy o innych odcieniach białego lub szaro-białego, a także występować w postaci grudek, plamek czy zmian z nadżerkami.
B. Różnice w wyglądzie i rozwoju zmian
- Leukoplakia homogenny: Zmiany homogennej leukoplakii zazwyczaj mają bardziej jednolity wygląd i strukturę, co może sprawić, że są trudniejsze do zauważenia w porównaniu do zmian niehomogennej leukoplakii. Mogą występować w postaci białawych, łagodnie podniesionych obszarów na błonie śluzowej jamy ustnej.
- Leukoplakia niehomogenny: Charakteryzuje się bardziej zróżnicowanym wyglądem, np. plamami o różnych odcieniach koloru białego, szaro-białego, grudkami, plamkami czy zmianami z nadżerkami. Te różnorodne cechy mogą ułatwić identyfikację tego typu zmian podczas badania jamy ustnej.
W obu przypadkach istotne jest monitorowanie oraz regularne kontrole u dentysty lub lekarza stomatologa, aby zapewnić odpowiednią opiekę i ewentualne leczenie w przypadku zaobserwowania leukoplakii.
V. Leukoplakia włochata – co to jest?
A. Związek z wirusem HIV
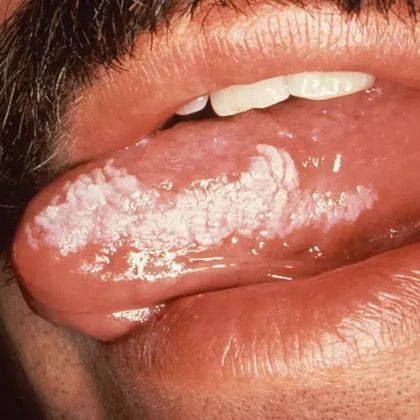
Leukoplakia włochata jest jednym z typów leukoplakii, które często są obecne u pacjentów z zakażeniem wirusem HIV. Związane jest to z osłabieniem układu immunologicznego u tych pacjentów.
B. Unikalne cechy leukoplakii włochatej
Leukoplakia włochata wyróżnia się wyglądem charakterystycznymi „włochami” lub „pasemkami”, które mogą występować na dotkniętej tkance. W przypadku leukoplakii włochatej, obserwuje się wyraźne rozgałęzienia i zaburzenia struktury błony śluzowej, co może mieć wygląd przypominający ale nie do końca przypominający wyglądem cierzę. Te włochate zmiany są często bardziej niepokojące dla pacjenta i mogą być bardziej widoczne w porównaniu do innych typów leukoplakii.
Pacjenci z leukoplakią włochatą, szczególnie w przypadku związku z zakażeniem wirusem HIV, powinni regularnie konsultować się ze swoim lekarzem, aby monitorować zmiany, ocenić ryzyko i skonsultować ewentualne potrzeby leczenia.
VI. Diagnostyka leukoplakii
A. Jakie badania diagnostyczne są stosowane?
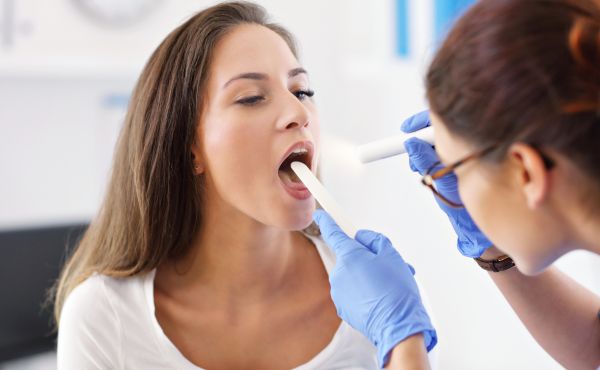
- Wywiad medyczny i badanie fizykalne: Pierwszym krokiem w diagnostyce leukoplakii jest zebranie wywiadu medycznego, w którym lekarz może zapytać o objawy, długość trwania zmiany, stosowanie używek i inne istotne informacje. Następnie przeprowadza się badanie fizyczne, podczas którego lekarz może dokładnie obejrzeć zmianę oraz ocenić jej charakterystykę.
- Biopsja i analiza histopatologiczna: Jeśli podejrzewa się leukoplakię, może być zalecana biopsja, czyli pobranie niewielkiego fragmentu tkanki do analizy. Po przeprowadzeniu biopsji, pobrany materiał jest analizowany pod mikroskopem (analiza histopatologiczna), co pozwala na potwierdzenie lub wykluczenie obecności leukoplakii oraz ocenę ewentualnego ryzyka związanych z nią zmian nowotworowych.
B. Rola specjalistów w diagnostyce leukoplakii
Kiedy skonsultować się z lekarzem specjalistą?
Osoby z podejrzeniem leukoplakii powinny skonsultować się z lekarzem specjalistą, takim jak:
- Laryngolog: Jeśli zmiany zauważono w obrębie jamy ustnej, gardła lub krtani.
- Stomatolog: Specjalista dentystyczny może również dokonać diagnostyki i oceny zmian w jamie ustnej.
- Onkolog: W przypadku, gdy istnieje podejrzenie nowotworu lub złośliwej przemiany leukoplakii, konieczna jest konsultacja onkologiczna.
Okresowe badania u specjalistów, zwłaszcza w przypadku osób w grupach wysokiego ryzyka, mogą być istotne dla wczesnego wykrycia i leczenia leukoplakii oraz zapobiegania potencjalnym powikłaniom.
VII. Leczenie leukoplakii
A. Jakie są dostępne metody leczenia leukoplakii?
- Usunięcie chirurgiczne zmiany: Niekiedy lekarz może zalecić usunięcie chirurgiczne zmiany leukoplakii, zwłaszcza jeśli istnieje ryzyko związane z jej złośliwością lub niebezpieczeństwem rozwoju nowotworu.
- Laseroterapia i inne nowoczesne metody: Inne metody leczenia leukoplakii mogą obejmować zastosowanie laseroterapii, która może pomóc w precyzyjnym usunięciu zmiany i minimalizacji powikłań.
B. Czy leukoplakia może ustąpić samoistnie?
Czynniki sprzyjające remisji
Leukoplakia może ustąpić samoistnie, zwłaszcza jeśli zmiana nie jest związana z czynnikami ryzyka. Czynniki sprzyjające remisji leukoplakii mogą obejmować:
- Zaprzestanie palenia tytoniu lub stosowania innych używek.
- Utrzymanie higieny jamy ustnej.
- Regularne kontrole u lekarza w celu monitorowania zmian.
Kiedy zmiana ustępuje i nie ma oznak złośliwości, wizyty u lekarza specjalisty mogą być zalecane okresowo w celu obserwacji.
C. Farmakoterapia w leczeniu leukoplakii
Zastosowanie leków i maści
W niektórych przypadkach, lekarz może zalecić stosowanie farmakoterapii w leczeniu leukoplakii. Mogą być przepisane odpowiednie leki lub maści, które mają na celu zmniejszenie objawów, zapobieganie ewentualnym powikłaniom oraz wspomaganie regeneracji tkanki.
W przypadku jakichkolwiek niepokojących objawów lub braku poprawy po zastosowaniu metod leczenia, konieczna jest interwencja medyczna i konsultacja z lekarzem specjalistą. Regularne monitorowanie stanu zmiany leukoplakii oraz przestrzeganie zaleceń lekarza może pomóc w skutecznym leczeniu tej choroby.
VIII. Profilaktyka leukoplakii
A. Jak zapobiegać leukoplakii?
- Zdrowy tryb życia i unikanie czynników ryzyka: Przestrzeganie zdrowego trybu życia może pomóc w zapobieganiu wystąpieniu leukoplakii. W szczególności ważne jest unikanie czynników ryzyka, takich jak palenie tytoniu, nadmierne spożycie alkoholu oraz inne używki, które mogą prowadzić do stanów zapalnych i uszkodzeń w jamie ustnej.
- Regularne kontrole stomatologiczne: Regularne wizyty u stomatologa mogą pozwolić na wczesne wykrycie ewentualnych zmian w jamie ustnej, w tym leukoplakii. Wczesna diagnoza i interwencja mogą pomóc w skutecznym leczeniu i zapobieganiu powikłaniom.
B. Wpływ diety na ryzyko wystąpienia leukoplakii
Dieta posiada istotny wpływ na zdrowie jamy ustnej, a zatem również na ryzyko wystąpienia leukoplakii. Kilka kluczowych elementów diety, które mogą pomóc w zapobieganiu leukoplakii, to:

- Witaminy A, C i E: Te witaminy są istotne dla zdrowia błon śluzowych jamy ustnej, a ich dostateczne spożycie może pomagać w zapobieganiu uszkodzeniom oraz wspierać zdrową regenerację tkanek.
- Minerały, takie jak cynk: Cynk odgrywa ważną rolę w regeneracji tkanek, w tym błon śluzowych jamy ustnej. Dostarczanie odpowiedniej ilości cynku w diecie może wspomóc zdrowie jamy ustnej i zmniejszyć ryzyko powstania zmian, takich jak leukoplakia.
- Unikanie nadmiernego spożycia substancji drażniących: Dieta bogata w zdrowe składniki odżywcze, a jednocześnie uboga w substancje drażniące, może pomóc w utrzymaniu zdrowej jamy ustnej. Unikanie nadmiernie pikantnych, kwaśnych czy gorzkich potraw oraz napojów może zmniejszyć ryzyko powstania leukoplakii oraz innych stanów zapalnych i uszkodzeń błon śluzowych.
Zachowanie odpowiedniej higieny jamy ustnej, regularne wizyty u dentysty, zdrowa dieta i unikanie szkodliwych nawyków mogą wspomóc w prewencji i zapobieganiu wystąpienia leukoplakii oraz innych schorzeń jamy ustnej. W razie pojawienia się jakichkolwiek zmian lub objawów niepokojących w jamie ustnej, zaleca się natychmiastową konsultację z lekarzem stomatologiem.
IX. Powikłania i prognozy
A. Czy leukoplakia może przekształcić się w raka?
- Związek leukoplakii z rakiem jamy ustnej: Istnieje potencjalne ryzyko, że leukoplakia może przekształcić się w raka jamy ustnej. Nie wszystkie przypadki leukoplakii prowadzą do raka, ale niektóre zmiany leukoplakiczne mogą ewoluować w niebezpieczny sposób, prowadząc do rozwoju raka płaskonabłonkowego.
- Czynniki zwiększające ryzyko transformacji nowotworowej: Istnieją pewne czynniki, które zwiększają ryzyko transformacji leukoplakii w raka jamy ustnej. Należą do nich:
- Palenie tytoniu: Palenie papierosów, fajek czy używanie tytoniu żucia zwiększa ryzyko transformacji leukoplakii w raka jamy ustnej.
- Nadmierne spożycie alkoholu: Nadmierne spożycie alkoholu może również zwiększać ryzyko transformacji leukoplakii w raka.
- Zakażenie wirusem brodawczaka ludzkiego (HPV): Wirus HPV jest znanym czynnikiem ryzyka dla nowotworów jamy ustnej, a jego obecność może zwiększać ryzyko transformacji leukoplakii w raka.
- Czynniki środowiskowe i genetyczne: Niektóre czynniki środowiskowe, takie jak ekspozycja na promieniowanie UV lub dziedziczne uwarunkowania genetyczne, mogą również wpływać na ryzyko transformacji leukoplakii w raka.
B. Jakie inne powikłania mogą wynikać z leukoplakii?
- Zakażenia: Zmiany leukoplakiczne mogą stanowić podatny obszar dla bakterii, grzybów i innych patogenów, co może zwiększać ryzyko wystąpienia zakażeń, w tym zapalenia błony śluzowej jamy ustnej.
- Trudności w jedzeniu i mówieniu: W zależności od lokalizacji i rozmiaru zmian leukoplakicznych, pacjenci mogą doświadczać trudności w jedzeniu i mówieniu, zwłaszcza jeśli zmiany powodują dyskomfort lub ból.
Leukoplakia jest poważnym schorzeniem, które może prowadzić do powikłań, w tym możliwej transformacji nowotworowej oraz innych utrudnień związanych z funkcjonowaniem jamy ustnej. Dlatego też ważne jest regularne monitorowanie i konsultacje z lekarzem w przypadku jakichkolwiek zmian czy objawów dotyczących jamy ustnej.
X. Życie z leukoplakią
A. Jak wygląda życie z leukoplakią?
- Zmiany w codziennej diecie i nawykach: Osoby z leukoplakią często muszą dokonywać pewnych zmian w codziennej diecie i nawykach, aby zmniejszyć podrażnienie błony śluzowej jamy ustnej i zapobiec nasileniu objawów. Niektóre zalecenia obejmują:
- Unikanie pikantnych, kwaśnych lub ostro przyprawionych potraw, które mogą podrażniać zmiany leukoplakiczne.
- Spożywanie miękkich, łagodnych posiłków lub przetworzonych produktów spożywczych, aby zmniejszyć trudności w jedzeniu.
- Skoncentrowanie się na nawadnianiu organizmu poprzez regularne picie wody lub płynów, aby utrzymać wilgotność błony śluzowej jamy ustnej.
- Poradnictwo psychologiczne i wsparcie: Życie z diagnozą leukoplakii może przynieść pewne wyzwania emocjonalne i psychologiczne. Dlatego istotne jest zapewnienie wsparcia emocjonalnego i psychologicznego osobom dotkniętym tym schorzeniem. Może to obejmować:
- Konsultacje z psychologiem lub terapeutą w celu radzenia sobie ze stresem, lękiem i innymi emocjami związanymi z chorobą.
- Udział w grupach wsparcia dla osób z chorobami jamy ustnej, gdzie pacjenci mogą dzielić się doświadczeniami, radzić sobie z trudnościami i otrzymywać wsparcie od innych osób w podobnej sytuacji.
Ważne jest, aby osoby z leukoplakią nie tylko skupiały się na leczeniu schorzenia fizycznego, ale również dbały o swoje zdrowie psychiczne i emocjonalne. Wsparcie ze strony specjalistów oraz bliskich osób może znacząco pomóc w radzeniu sobie z chorobą i utrzymaniu jak najlepszej jakości życia.
XI. Podsumowanie
A. Kluczowe wnioski dotyczące leukoplakii
- Znaczenie wczesnej diagnozy i skutecznej terapii: Wczesna diagnoza leukoplakii jest kluczowa dla skutecznego leczenia i zapobiegania powikłaniom. Regularne badania jamy ustnej oraz konsultacje z lekarzem stomatologiem są istotne dla szybkiego wykrycia zmian i rozpoczęcia odpowiedniej terapii. Wczesne leczenie zmniejsza ryzyko rozwoju powikłań, takich jak rak jamy ustnej, co podkreśla wagę regularnych kontroli i dbałości o zdrowie jamy ustnej.
- Rola profilaktyki w zapobieganiu powikłaniom: Profilaktyka odgrywa kluczową rolę w zapobieganiu powikłaniom związanym z leukoplakią. Osoby dotknięte tym schorzeniem powinny przestrzegać zaleceń lekarza stomatologa dotyczących higieny jamy ustnej, regularnych wizyt kontrolnych oraz unikania czynników ryzyka. Zapobieganie podrażnieniom błony śluzowej jamy ustnej, eliminacja czynników drażniących oraz zdrowe nawyki żywieniowe mogą zmniejszyć ryzyko nasilenia objawów i rozwoju powikłań.
Wnioski te podkreślają konieczność regularnej opieki stomatologicznej, wczesnego wykrywania zmian w jamie ustnej oraz skutecznego zarządzania leukoplakią. Dzięki monitorowaniu stanu zdrowia jamy ustnej oraz konsekwentnemu przestrzeganiu zaleceń lekarza możliwe jest utrzymanie zdrowej i komfortowej funkcji jamy ustnej.
XII. Najczęściej zadawane pytania (FAQ)
A. Czy leukoplakia jest zaraźliwa?
Leukoplakia nie jest chorobą zaraźliwą. Nie można zarazić się leukoplakią poprzez kontakt z inną osobą cierpiącą na to schorzenie. Jest to warunkiem, który często wynika z czynników lokalnych drażniących błonę śluzową jamy ustnej, a nie zakażenia wirusowego czy bakteryjnego.
B. Czy każdy palacz musi obawiać się leukoplakii?
Palacze mają zwiększone ryzyko wystąpienia leukoplakii ze względu na negatywny wpływ dymu tytoniowego na błonę śluzową jamy ustnej. Jednak nie każdy palacz musi obawiać się leukoplakii, ponieważ nie jest to jedyny czynnik ryzyka. Ważne jest również dbanie o higienę jamy ustnej, unikanie innych czynników drażniących oraz regularne badania profilaktyczne.
C. Jak długo trwa leczenie leukoplakii?
Czas trwania leczenia leukoplakii może być zróżnicowany i zależy od stopnia zaawansowania oraz indywidualnych czynników pacjenta. Leczenie może obejmować różne metody, takie jak eliminacja czynników ryzyka, chirurgiczne usunięcie zmiany, terapia farmakologiczna czy laseroterapia. Regularne kontrole i współpraca z lekarzem pozwolą określić optymalny czas trwania leczenia.
D. Czy można całkowicie wyleczyć leukoplakię?
W niektórych przypadkach, pod warunkiem wczesnego wykrycia i skutecznego leczenia, leukoplakia może być całkowicie wyleczona. Jednak kluczowe jest monitorowanie stanu zdrowia jamy ustnej po zakończeniu leczenia, aby zapobiec nawrotom i rozwojowi powikłań.
E. Czy leukoplakia może nawracać po leczeniu?
Leukoplakia może powrócić po leczeniu, zwłaszcza jeśli nie zostaną podjęte odpowiednie środki zapobiegawcze i kontrolne. Regularne wizyty kontrolne u lekarza stomatologa oraz przestrzeganie zaleceń dotyczących profilaktyki są kluczowe dla minimalizacji ryzyka ponownego wystąpienia leukoplakii po leczeniu.