I. Wstęp
A. Co to jest choroba Addisona?
Choroba Addisona, nazywana również pierwotną niewydolnością nadnerczy, jest rzadkim schorzeniem polegającym na zaburzeniu funkcjonowania nadnerczy. W tej chorobie nadnercza produkują zbyt mało kortykosteroidów, co prowadzi do różnorodnych objawów i problemów zdrowotnych.

B. Historia i odkrycie choroby
Chorobę Addisona nazwano na cześć brytyjskiego lekarza Thomasa Addisona, który jako pierwszy opisał zespół objawów związanych z niewydolnością nadnerczy w 1855 roku. Frommann w 1855 roku zwrócił uwagę na ciężkie uszkodzenie nadnerczy na podstawie obdukcji zaistniałej przyczyny. W 1932 roku zaproponowano leczenie kortyzolem, co wywarło znaczący wpływ na poprawę rokowania dla pacjentów z tą chorobą. Od tamtego czasu nabyto łacznie dużą wiedzę na temat tej rzadkiej choroby i rozwinęto skuteczne strategie leczenia.
II. Etiologia i patofizjologia
A. Mechanizmy powstawania choroby
Choroba Addisona może być spowodowana kilkoma różnymi czynnikami, ale najczęstszą przyczyną jest autoimmunologiczne uszkodzenie nadnerczy. W tym mechanizmie układ odpornościowy atakuje nadnercza i niszczy ich zdolność do produkcji kortykosteroidów. Inne przyczyny choroby mogą obejmować zakażenia grzybicze, gruźlicę, nowotwory lub uszkodzenia nadnerczy w wyniku zabiegów chirurgicznych.
B. Funkcje nadnerczy i ich rola w organizmie
Nadnercza są małymi gruczołami znajdującymi się nad nerkami, które produkują różne hormony, zwane kortykosteroidami, niezbędne do prawidłowego funkcjonowania organizmu. Te hormony regulują szereg ważnych procesów, takich jak kontrola poziomu cukru we krwi, reakcje stresowe, metabolizm, funkcjonowanie układu immunologicznego i ciśnienie krwi. Brak właściwej funkcji nadnerczy, jak w chorobie Addisona, może prowadzić do poważnych zaburzeń metabolicznych i zdrowotnych.
III. Przyczyny Choroby Addisona
A. Autoimmunologiczne przyczyny
Autoimmunologiczne zapalenie nadnerczy (autoimmune adrenalitis) jest jedną z głównych przyczyn choroby Addisona. Polega ono na ataku układu odpornościowego na tkankę nadnerczy, co prowadzi do uszkodzenia gruczołów i zaburzenia produkcji kortyzolu i innych hormonów.
B. Infekcyjne przyczyny
Chociaż autoimmunologiczne przyczyny są najczęstszym mechanizmem prowadzącym do choroby Addisona, niektóre infekcje, zwłaszcza gruźlica, mogą również spowodować uszkodzenie nadnerczy i prowadzić do zwiotczenia tych gruczołów.
C. Inne przyczyny
- Genetyczne i dziedziczne czynniki – W niektórych przypadkach choroba Addisona może mieć podłoże genetyczne, związane z mutacjami w genach odpowiedzialnych za funkcjonowanie nadnerczy. Dziedziczne zaburzenia metabolizmu, takie jak choroba Wolmana czy choroba Niemanna-Picka, mogą również prowadzić do niewydolności nadnerczy.
- Przerzuty nowotworowe i inne choroby – Nowotwory złośliwe, zwłaszcza te z przerzutem do nadnerczy, mogą uszkadzać tkankę nadnerczy i prowadzić do upośledzenia ich funkcji. Ponadto, inne choroby, takie jak amyloidoza czy hemochromatoza, mogą również wpływać na funkcjonowanie nadnerczy i prowadzić do choroby Addisona.
IV. Wczesne objawy
A. Zmęczenie i osłabienie
Wczesnym objawem choroby Addisona jest nasilające się uczucie zmęczenia i osłabienia. Pacjenci często odczuwają chroniczne zmęczenie, które nie ustępuje pomimo odpowiedniego odpoczynku. Osłabienie mięśni może również być obserwowane, co prowadzi do trudności w wykonywaniu codziennych czynności.
B. Utrata masy ciała i apetytu
Pacjenci z chorobą Addisona mogą doświadczać utraty masy ciała pomimo normalnego lub zwiększonego spożycia pokarmu. Zmniejszony apetyt jest również częstym objawem tej choroby. Zaburzenia apetytu mogą wynikać z zaburzeń metabolicznych związanych z niedoborem hormonów nadnerczy.
V. Zaawansowane objawy
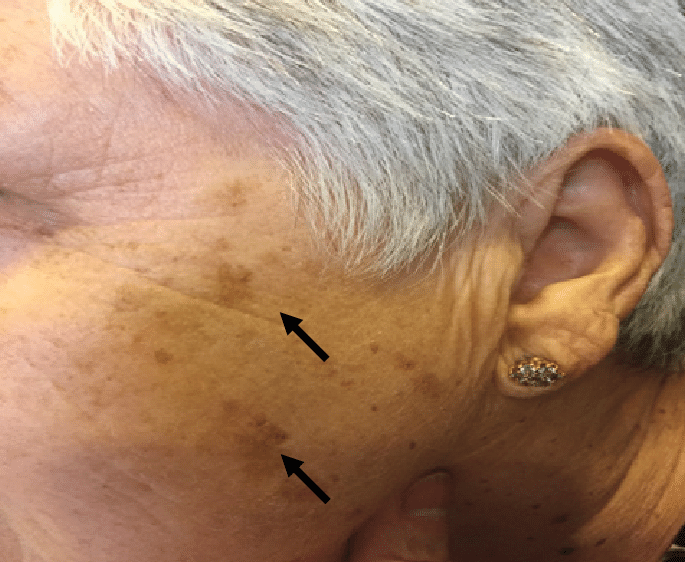
A. Przebarwienia skóry
Pacjenci z chorobą Addisona mogą doświadczać przebarwień skóry, zwłaszcza w obszarach wystawionych na działanie słońca, takich jak ręce, twarz i szyja. Przyczyną jest nadmiar hormonu stymulującego melanocyt (MSH), który jest produkowany w nadmiernych ilościach, ponieważ jego produkcja nie jest tłumiona przez niedobór kortyzolu.
B. Niskie ciśnienie krwi
Choroba Addisona może prowadzić do niskiego ciśnienia krwi (hipotonia), które objawia się zawrotami głowy, omdleniami, a w niektórych przypadkach nawet utratą przytomności. Hipotonia jest związana z zaburzeniem produkcji aldosteronu, który jest odpowiedzialny za regulację ciśnienia krwi.
C. Zaburzenia elektrolitowe
Choroba Addisona prowadzi do zaburzeń równowagi elektrolitowej w organizmie. Niedobór kortyzolu prowadzi do zwiększonej utraty sodu i zatrzymania potasu, co może prowadzić do hiponatremii i hiperkaliemii. Zaburzenia elektrolitowe mogą prowadzić do wielu objawów, w tym zmęczenia, osłabienia mięśni, nieregularności rytmu serca, dezorientacji i niedotlenienia. W niektórych przypadkach mogą prowadzić do poważnych stanów zagrożenia życia, takich jak wstrząs.
VI. Kliniczne kryteria diagnostyczne
A. Wywiad medyczny i objawy
Diagnostyka choroby Addisona opiera się na kompleksowym wywiadzie medycznym oraz obserwacji objawów pacjenta. Kluczowe informacje, które mogą być uwzględnione podczas wywiadu, to:
- Problemy zdrowotne występujące u pacjenta, takie jak astma, atopowe zapalenie skóry, cukrzyca czy niedoczynność tarczycy, które mogą mieć wpływ na funkcjonowanie nadnerczy.
- Historia rodziny dotycząca chorób autoimmunologicznych lub genetycznych, które mogą być związane z chorobą Addisona.
- Obecność u pacjenta typowych objawów choroby Addisona, takich jak zmęczenie, osłabienie, utrata masy ciała, ciemniejsza pigmentacja skóry, niskie ciśnienie krwi czy inne objawy.
Po zebraniu szczegółowego wywiadu medycznego lekarz może przeprowadzić badania laboratoryjne, takie jak badanie poziomu kortyzolu i aldosteronu we krwi, testy nerkowe oraz testy obrazowe, które pomogą potwierdzić diagnozę choroby Addisona.
VII. Badania laboratoryjne
A. Testy hormonalne
W diagnostyce choroby Addisona kluczową rolę odgrywają testy hormonalne, które mają na celu sprawdzenie poziomów hormonów nadnerczy, takich jak kortyzol i aldosteron. Niskie stężenie kortyzolu i aldosteronu może wskazywać na niedoczynność kory nadnerczy. Testy hormonalne mogą obejmować pobranie próbek krwi w określonych porach dnia, ponieważ poziomy kortyzolu ulegają naturalnym zmianom w ciągu doby.
B. Testy stymulacji ACTH
Testy stymulacji ACTH mają na celu ocenę reakcji nadnerczy na hormon adrenokortykotropowy (ACTH). Pacjentowi podawana jest dawka syntetycznego ACTH, a następnie są monitorowane poziomy kortyzolu we krwi. W przypadku choroby Addisona, nadnercza mogą reagować zbyt słabo lub nieadekwatnie na podane ACTH, co może wskazywać na niedoczynność kory nadnerczy.
Oprócz tych testów, innymi aspektami diagnostyki mogą być badania obrazowe, takie jak tomografia komputerowa (TK) lub rezonans magnetyczny (MRI), które pozwalają na ocenę struktury i ewentualnych zmian patologicznych w nadnerczach. Dodatkowo, testy nerkowe mogą być przeprowadzane, ponieważ zaburzenia elektrolitowe i niewydolność nerek mogą towarzyszyć chorobie Addisona.
VIII. Obrazowanie
A. Tomografia komputerowa (CT)
Tomografia komputerowa (CT) może być wykorzystywana w diagnostyce choroby Addisona do oceny struktury nadnerczy. Poprzez użycie promieni rentgenowskich i komputerowej analizy danych, tomografia komputerowa umożliwia uzyskanie obrazów poprzecznych, cienkich warstw tkanki nadnerczy. Dzięki temu lekarze mogą ocenić rozmiar, kształt i ewentualne zmiany patologiczne w nadnerczach, co może być istotne przy podejrzeniu choroby Addisona.
B. Rezonans magnetyczny (MRI)
Rezonans magnetyczny (MRI) jest inną metodą obrazowania, która może być wykorzystywana w diagnostyce choroby Addisona. MRI wykorzystuje pole magnetyczne i fale radiowe do tworzenia szczegółowych obrazów narządów wewnętrznych, w tym nadnerczy. To pozwala lekarzom na ocenę struktury, ewentualnych guzów, torbieli lub innych zmian patologicznych w nadnerczach, które mogą być obecne w przypadku choroby Addisona lub innych schorzeń nadnerczy.
Zarówno tomografia komputerowa, jak i rezonans magnetyczny mogą być używane jako narzędzia wspomagające w diagnostyce choroby Addisona, pozwalając lekarzom na uzyskanie wglądu w stan i strukturę nadnerczy, co może mieć istotne znaczenie w procesie diagnozowania i monitorowania pacjentów z tą schorzeniem.
IX. Leczenie farmakologiczne
A. Glukokortykoidy i mineralokortykoidy
W leczeniu choroby Addisona kluczową rolę odgrywają hormony nadnerczowe, takie jak glukokortykoidy (np. hydrokortyzon) i mineralokortykoidy (np. fludrokortyzon). Glukokortykoidy, takie jak hydrokortyzon, zastępują naturalnie produkowany kortyzol i pomagają w regulacji procesów metabolicznych oraz odpornościowych. Mineralokortykoidy, takie jak fludrokortyzon, pomagają w regulacji gospodarki wodno-elektrolitowej organizmu poprzez zwiększanie zatrzymywania sodu i wydalania potasu. Regularne stosowanie tych leków jest kluczowe dla utrzymania równowagi hormonalnej u pacjentów z chorobą Addisona.
B. Inne leki wspomagające
Oprócz glukokortykoidów i mineralokortykoidów, pacjenci z chorobą Addisona mogą być również leczeni innymi lekami wspomagającymi. Przykłady takich leków mogą obejmować leki przeciwbakteryjne, ponieważ pacjenci z niedoczynnością kory nadnerczy mogą być bardziej podatni na infekcje. Leki przeciwwstrząsowe, takie jak leki zawierające adrenalinę, mogą być również stosowane w sytuacjach nagłego niedociśnienia tętniczego. Dodatkowo, leczenie niedoborów elektrolitowych, takich jak suplementacja potasu, może być konieczne u niektórych pacjentów.
Leczenie farmakologiczne choroby Addisona ma na celu zastąpienie niedoborów hormonalnych oraz utrzymanie równowagi metabolicznej i hormonalnej u pacjentów. Regularne przyjmowanie przepisanych leków jest kluczowe dla poprawy jakości życia i uniknięcia powikłań związanych z niedoczynnością kory nadnerczy. Regularne monitorowanie poziomów hormonalnych i reakcji pacjenta na leczenie jest również istotne dla skutecznego zarządzania chorobą Addisona.
X. Styl życia i zarządzanie chorobą
A. Dieta i suplementacja

Pacjenci z chorobą Addisona powinni zwracać uwagę na swoją dietę i odpowiednią suplementację, aby zapewnić odpowiednią gospodarkę elektrolitową i wsparcie dla pracy nadnerczy. Dieta powinna być bogata w potas, aby zrekompensować utratę potasu spowodowaną przez niedobór mineralokortykoidów. Sztandarowym zaleceniem jest spożywanie pokarmów bogatych w potas, takich jak banany, pomarańcze, bataty i szpinak. Dodatkowo, konieczne może być stosowanie suplementów diety, takich jak witaminy, minerały i inne substancje wspierające pracę nadnerczy. Ważne jest jednak skonsultowanie się z lekarzem lub dietetykiem przed rozpoczęciem jakiejkolwiek suplementacji, aby uniknąć interakcji ze stosowanymi lekami.
B. Radzenie sobie ze stresem
Ze względu na wpływ stresu na funkcjonowanie nadnerczy, radzenie sobie ze stresem jest kluczowym elementem zarządzania chorobą Addisona. Pacjenci z chorobą Addisona powinni być świadomi konieczności redukcji stresu i wypracowania mechanizmów radzenia sobie w sytuacjach stresowych. Techniki relaksacyjne, takie jak joga, medytacja, czy głębokie oddychanie, mogą być pomocne w redukcji stresu. Ważne jest również unikanie nadmiernego obciążenia psychicznego i fizycznego, aby nie destabilizować równowagi hormonalnej oraz wspieranie zdrowego stylu życia, który będzie sprzyjał ogólnemu samopoczuciu.
Świadomość wpływu diety, suplementacji oraz radzenia sobie ze stresem na chorobę Addisona jest istotna w procesie zarządzania tą schorzeniem. Dbanie o te elementy może przynieść ulgę w codziennym funkcjonowaniu oraz wspierać równowagę hormonalną i umożliwić skuteczne zarządzanie chorobą Addisona.
XI. Komplikacje i Powikłania
A. Kryzys nadnerczowy
- Przyczyny i objawy: Kryzys nadnerczowy jest potencjalnie życiowo zagrożającym stanem, który może wystąpić u pacjentów z chorobą Addisona. Przyczynami kryzysu nadnerczowego mogą być np. infekcje, urazy, operacje czy innego rodzaju stres fizyczny lub emocjonalny. Objawami kryzysu nadnerczowego mogą być nagłe osłabienie, nudności, wymioty, biegunka, bóle brzucha, obniżenie ciśnienia tętniczego, a w najcięższych przypadkach nawet utrata przytomności.
- Szybka interwencja i leczenie: W przypadku podejrzenia kryzysu nadnerczowego u pacjenta z chorobą Addisona konieczne jest natychmiastowe działanie. Pacjent powinien być hospitalizowany i poddany odpowiedniej terapii, która obejmuje podawanie płynów dożylnie, wstrzyknięcie kortykosteroidów oraz monitorowanie ciśnienia tętniczego i poziomów elektrolitów. Szybka interwencja może zapobiec poważnym komplikacjom i uratować życie pacjenta.
B. Długoterminowe powikłania
- Problemy z układem sercowo-naczyniowym: Pacjenci z chorobą Addisona mogą być bardziej podatni na problemy z układem sercowo-naczyniowym, takie jak nadciśnienie tętnicze czy zaburzenia rytmu serca. Niedobory hormonalne i elektrolitowe mogą wpływać na pracę serca i prowadzić do powikłań sercowych. Dlatego ważne jest regularne monitorowanie stanu serca oraz odpowiednie leczenie, aby zapobiec długoterminowym problemom z układem sercowo-naczyniowym.
- Problemy z układem immunologicznym: Osoby z chorobą Addisona mają osłabiony układ odpornościowy ze względu na niedobory hormonalne. To sprawia, że są one bardziej podatne na infekcje i problemy z układem immunologicznym. Regularne szczepienia przeciw grypie czy pneumokokom oraz unikanie kontaktu z zakaźnymi osobami mogą pomóc w zapobieganiu infekcjom. Ważne jest również monitorowanie stanu zdrowia i wczesne rozpoznawanie ewentualnych problemów immunologicznych u pacjentów z chorobą Addisona.
Zrozumienie potencjalnych komplikacji i powikłań związanych z chorobą Addisona oraz wiedza na temat możliwych przyczyn, objawów i leczenia kryzysu nadnerczowego oraz długoterminowych problemów zdrowotnych pozwala pacjentom i opiekunom lepiej monitorować stan zdrowia i podejmować odpowiednie kroki profilaktyczne i terapeutyczne. Regularna opieka medyczna i edukacja pacjenta są kluczowe dla skutecznego zarządzania chorobą Addisona i minimalizowania ryzyka powikłań.
XII. Codzienne zarządzanie
A. Regularne monitorowanie stanu zdrowia
- Regularne pomiary ciśnienia tętniczego: Ponieważ choroba Addisona może powodować obniżenie ciśnienia tętniczego, ważne jest regularne kontrolowanie tego parametru. Pacjenci powinni na bieżąco monitorować swoje ciśnienie, a w przypadku jakichkolwiek nieprawidłowości skonsultować się z lekarzem.
- Monitorowanie poziomów elektrolitów: Niedobory hormonalne mogą wpływać na równowagę elektrolitową organizmu. Dlatego pacjenci z chorobą Addisona powinni regularnie wykonywać badania laboratoryjne, takie jak pomiar poziomów potasu, sodu czy kortyzolu, aby monitorować stan elektrolitów we krwi.
B. Edukacja pacjentów i wsparcie
- Zrozumienie leczenia: Pacjenci z chorobą Addisona powinni być dobrze poinformowani na temat swojej choroby i koniecznych środków zaradczych. Edukacja na temat regularnego przyjmowania leków kortykosteroidowych oraz sytuacji, które mogą prowadzić do kryzysu nadnerczowego, jest kluczowa dla samodzielnego zarządzania chorobą.
- Wsparcie psychologiczne i emocjonalne: Wspieranie pacjentów z chorobą Addisona poprzez udzielenie im wsparcia emocjonalnego i psychologicznego jest ważne dla ich dobrostanu psychicznego. Zrozumienie wpływu choroby na życie codzienne, regularne obawy związane z kryzysem nadnerczowym czy konieczność ściślejszej opieki medycznej może być trudne dla pacjentów i dlatego wsparcie ze strony bliskich osób czy specjalistów może okazać się bardzo pomocne.
XIII. Wsparcie psychologiczne
A. Radzenie sobie z przewlekłą chorobą
- Akceptacja choroby: Pacjenci z chorobą Addisona często muszą stawić czoła trudnościom związanym z przewlekłą chorobą. Ważne jest, aby zarówno pacjenci, jak i ich bliscy zaakceptowali diagnozę oraz nauczyli się radzić sobie z codziennymi wyzwaniami związanymi z chorobą.
- Zarządzanie stresem: Choroba Addisona może być przyczyną stresu i niepokoju u pacjentów. Dlatego istotne jest, aby znaleźć odpowiednie strategie radzenia sobie ze stresem, takie jak techniki relaksacyjne, medytacja czy regularna aktywność fizyczna. Wsparcie psychologiczne może pomóc pacjentom w radzeniu sobie z emocjonalnymi skutkami choroby.
B. Grupy wsparcia i zasoby
- Wsparcie grupy: Grupy wsparcia mogą być cennym źródłem pomocy dla pacjentów z chorobą Addisona. Wspólne spotkania z innymi osobami borykającymi się z tą chorobą pozwalają na dzielenie się doświadczeniami, skutecznymi strategiami zarządzania chorobą oraz emocjonalnym wsparciem. Można w ten sposób znaleźć poczucie przynależności i zrozumienia.
- Zasoby wsparcia: Dostęp do zasobów wsparcia, takich jak specjalistyczne poradnie endokrynologiczne, organizacje pacjentów czy materiały informacyjne na temat choroby Addisona, może być pomocne dla pacjentów. Dzięki tym zasobom można uzyskać dodatkową wiedzę na temat choroby, otrzymać wsparcie na różnych płaszczyznach oraz skorzystać z praktycznych porad dotyczących zarządzania chorobą.
Zapewnienie wsparcia psychologicznego pacjentom z chorobą Addisona jest istotne dla ich ogólnego samopoczucia i jakości życia. Radzenie sobie z przewlekłą chorobą oraz korzystanie z grup wsparcia i dostępnych zasobów może pomóc pacjentom w lepszym zarządzaniu chorobą i przeciwdziałaniu negatywnym skutkom emocjonalnym.
XIV. Świadomość choroby
A. Kampanie edukacyjne
- Podnoszenie świadomości: Ważne jest, aby zwiększyć świadomość na temat choroby Addisona, zarówno wśród pacjentów, jak i społeczeństwa. Kampanie edukacyjne, takie jak Dni Addisona, które odbywają się w różnych krajach, skupiają się na zwiększaniu świadomości społecznej i edukowaniu pacjentów o czynnikach ryzyka, symptomach, metodach diagnozy i leczenia choroby.
- Świadomość lekarzy: Ważne jest, aby lekarze, zwłaszcza lekarze rodzinny, pediatrzy i interniści, byli dobrze poinformowani o chorobie Addisona. Poprawia to szanse na wczesne rozpoznanie i leczenie choroby. Kampanie edukacyjne skierowane do lekarzy mogą pomóc w podnoszeniu ich świadomości na temat choroby, a tym samym skuteczniejszym diagnozowaniu i leczeniu.
B. Wczesne rozpoznawanie i diagnostyka
- Regularne badania lekarskie: Wczesne rozpoznanie choroby Addisona jest kluczowe dla skutecznego zarządzania nią. Dlatego pacjenci powinni regularnie odwiedzać lekarza i wykonywać badania krwi, w tym testy na poziomy hormonów kortyzolu, aldosteronu i przeciwciał przeciwko tkance nadnerczy. Często objawy choroby Addisona są niespecyficzne, dlatego ważne jest, aby lekarze mieli wysoką świadomość choroby i jej potencjalnych objawów.
- Dostępność testów diagnostycznych: Dostępność testów diagnostycznych na chorobę Addisona jest istotna dla wczesnego wykrycia choroby. W niektórych krajach testy te nie są powszechnie wykonywane, co opóźnia diagnozę i leczenie. Dlatego ważne jest, aby pacjenci mieli dostęp do testów diagnostycznych, a lekarze byli informowani o nich i umieli prawidłowo je interpretować.
Podnoszenie świadomości na temat choroby Addisona, edukacja pacjentów i lekarzy, a także wczesne rozpoznanie i diagnostyka są kluczowe dla skutecznego zarządzania chorobą i minimalizowania skutków ubocznych. Kampanie edukacyjne i dostęp do testów diagnostycznych mogą pozytywnie wpłynąć na jakość życia pacjentów z chorobą Addisona.
XV. Badania i rozwój
A. Najnowsze badania i odkrycia

- Nowe technologie diagnostyczne: Badania naukowe nad chorobą Addisona koncentrują się na rozwijaniu nowych technologii diagnostycznych, które pozwolą szybciej i dokładniej diagnozować tę chorobę. Prace nad testami szybkimi na poziomy hormonów oraz metodyką oceny funkcji nadnerczy umożliwiają coraz skuteczniejsze wykrywanie choroby i monitorowanie jej przebiegu.
- Badania genetyczne: Coraz więcej badań skupia się na związku między genetyką a chorobą Addisona. Odkrycia w dziedzinie genetyki pomagają identyfikować nowe geny związane z ryzykiem wystąpienia choroby oraz rozwijać testy genetyczne, które mogą wspomóc w diagnostyce choroby Addisona u osób z podejrzeniem dziedzicznej formy choroby.
B. Przyszłe kierunki leczenia
- Zastosowanie nowych terapii: Badania kliniczne nad nowymi terapiami dla choroby Addisona, takimi jak leki zwiększające produkcję kortyzolu lub nowe metody terapeutyczne, mają na celu ulepszenie obecnych form leczenia i poprawę jakości życia pacjentów. Próby wprowadzenia nowatorskich metod terapeutycznych, które mogą być skuteczniejsze i mniej obciążające dla pacjentów, są obecnie badane i rozwijane.
- Indywidualizacja terapii: Przyszłe kierunki leczenia choroby Addisona koncentrują się także na bardziej indywidualnym podejściu do terapii, dostosowanym do konkretnych potrzeb i warunków każdego pacjenta. Personalizacja leczenia może obejmować dawkowanie leków, zastosowanie terapii zastępczej czy zmiany w stylu życia, aby zoptymalizować kontrolę choroby i zapobiec powikłaniom.
Najnowsze badania i odkrycia w dziedzinie choroby Addisona oraz przyszłe kierunki leczenia mają na celu poprawę diagnozy, leczenia i jakości życia pacjentów dotkniętych tą chorobą. Postęp w technologiach diagnostycznych i rozwój nowych terapii otwierają perspektywy na skuteczniejsze zarządzanie chorobą i zapewnienie pacjentom lepszej jakości życia.
XVI. Podsumowanie
A. Kluczowe informacje o chorobie Addisona
- Definicja: Choroba Addisona, znana również jako niedoczynność kory nadnerczy, jest rzadkim schorzeniem polegającym na niedoborze hormonów kortyzolu i często również aldosteronu, które są produkowane przez nadnercza. Objawy choroby mogą być niespecyficzne, co utrudnia jej rozpoznanie.
- Objawy: Pacjenci z chorobą Addisona mogą mieć objawy takie jak zmęczenie, osłabienie, nudności, utrata masy ciała, ciśnienie niskie, a w przypadkach nagłego niedoboru kortyzolu – tzw. kryzys nadnerczowy, mogą wystąpić nawet zagrożenia życia.
B. Znaczenie wczesnej diagnostyki i leczenia
- Wczesna diagnoza: Wczesne rozpoznanie choroby Addisona jest kluczowe dla zapobiegania powikłaniom i poprawnego zarządzania chorobą. Dostępność testów diagnostycznych i świadomość lekarzy są kluczowe dla szybkiego rozpoznania.
- Leczenie: Leczenie choroby Addisona polega na zastępczym podawaniu hormonów, takich jak hydrokortyzon i fludrokortyzon, w celu zastąpienia brakujących hormonów. Regularne monitorowanie stanu zdrowia oraz dostosowywanie terapii są istotne dla utrzymania zdrowia pacjenta.
C. Perspektywy na przyszłość dla pacjentów z chorobą Addisona
- Postęp w diagnostyce: Dalszy rozwój technologii diagnostycznych oraz badań genetycznych może doprowadzić do szybszego i dokładniejszego rozpoznania choroby, co wpłynie pozytywnie na skuteczność leczenia i jakość życia pacjentów.
- Nowe terapie: Badania nad nowymi terapiami oraz personalizacją leczenia otwierają perspektywy na poprawę skuteczności leczenia i minimalizację skutków ubocznych. Indywidualne podejście do terapii może wzmocnić kontrolę choroby i zwiększyć komfort pacjentów.
Podsumowując, choroba Addisona wymaga wczesnej diagnozy, świadomości ze strony pacjentów i lekarzy oraz regularnego leczenia zastępczego. Perspektywy na przyszłość obejmują postęp w diagnostyce, rozwój nowych terapii oraz indywidualne podejście do leczenia, co może przyczynić się do polepszenia jakości życia pacjentów dotkniętych tą chorobą.
XVII. Najczęściej Zadawane Pytania (FAQs)
A. Jakie są pierwsze objawy choroby Addisona?
- Pierwsze objawy: Niedobór hormonów kortyzolu i aldosteronu może objawiać się znakami takimi jak przewlekłe zmęczenie, osłabienie, utrata masy ciała, nudności, ciśnienie niskie, zaburzenia elektrolitowe, ciemienie skóry (hiperpigmentacja), a w przypadku nagłego niedoboru kortyzolu – ból brzucha, wymioty, utrata przytomności (tzw. kryzys nadnerczowy).
B. Czy choroba Addisona jest dziedziczna?
- Skłonność do choroby: Choć choroba Addisona nie jest bezpośrednio dziedziczna, istnieje skłonność rodzinna do występowania tej choroby. Może ona być spowodowana różnymi czynnikami genetycznymi i autoimmunologicznymi.
C. Jakie są opcje leczenia?
- Leczenie zastępcze: Pierwszym krokiem w leczeniu choroby Addisona jest stosowanie leczenia zastępczego, polegającego na podawaniu hormonów, takich jak hydrokortyzon i fludrokortyzon, w celu zastąpienia brakujących hormonów. Regularne monitorowanie stanu zdrowia jest kluczowe dla odpowiedniego dostosowania terapii.
D. Czy można całkowicie wyleczyć chorobę Addisona?
- Brak całkowitego wyleczenia: Choroba Addisona jest schorzeniem przewlekłym, które wymaga stale monitorowania i leczenia. Pomimo tego, że można kontrolować objawy choroby i poprawić jakość życia pacjenta, nie ma aktualnie możliwości całkowitego wyleczenia choroby.
E. Jakie są główne powikłania choroby Addisona?
- Potencjalne powikłania: Niedoleczona choroba Addisona może prowadzić do powikłań, takich jak kryzys nadnerczowy (stan zagrożenia życia), zaburzenia elektrolitowe, niskie ciśnienie tętnicze, a w dłuższej perspektywie osteoporoza, nadciśnienie tętnicze czy zaburzenia psychiczne.
F. Jak radzić sobie z kryzysem nadnerczowym?
- Postępowanie w kryzysie: Kryzys nadnerczowy jest stanem nagłej zagrożenia życia, wymagającym natychmiastowej interwencji medycznej. Postępowanie obejmuje podanie glikokortykoidów, płynów dożylnych, regulację elektrolitów i monitorowanie pacjenta w szpitalu.
Podsumowując, znajomość pierwszych objawów choroby Addisona, dziedziczności schorzenia, opcji leczenia, braku możliwości całkowitego wyleczenia, potencjalnych powikłań oraz postępowania w przypadku kryzysu nadnerczowego może pomóc pacjentom i ich opiekunom lepiej zrozumieć i radzić sobie z tym rzadkim schorzeniem.